Основные ошибки лечения бронхообструкции у детей. Патогенетические подходы к терапии бронхообструктивного синдрома у детей
- Основные ошибки лечения бронхообструкции у детей. Патогенетические подходы к терапии бронхообструктивного синдрома у детей
- Жесткое дыхание у ребенка и температура. Симптомы обструктивного бронхита у детей
- Жесткое дыхание у ребенка форум. Симптомы обструктивного бронхита
- Жесткое дыхание и кашель у ребенка чем лечить. Клинические проявления жёсткого дыхания
- Жесткое дыхание у ребенка лечение. Симптомы
- Жесткое дыхание у ребенка и кашель. Какие болезни приводят к появлению бронхообструкции
- Жесткое дыхание у ребенка комаровский. Что такое обструктивный бронхит у детей
- Жесткое дыхание у ребенка, что это значит. Доктор, послушайте меня! или что же там слышно?
- Жесткое дыхание у ребенка без температуры. Удушающий кашель
Основные ошибки лечения бронхообструкции у детей. Патогенетические подходы к терапии бронхообструктивного синдрома у детей
«ПРАКТИКА ПЕДИАТРА»; март; 2016; стр.42 Х.М. Вахитов, д. м. н., доцент, О.И. Пикуза, д. м. н., профессор, Л.Ф. Вахитова, к. м. н., А.М. Закирова, к. м. н., доцент, Ж.Р. Ибрагимова, к. м. н., ГБОУ ВПО «Казанский государственный медицинский университет», г. Казань
Ключевые слова: дети, бронхообструктивный синдром, лечение
Key words: children, bronchial obstructive syndrome, treatment
Острые респираторные инфекции (ОРИ) у детей являются значимой проблемой современной педиатрии . Преимущественными возбудителями ОРИ являются различные вирусы и бактерии, тропные к эпителию дыхательных путей и способствующие развитию воспаления слизистой оболочки и запуску целого комплекса патофизиологических реакций, направленных на элиминацию возбудителя, токсических веществ и патологически измененного секрета из респираторного тракта. В ряде случаев течение ОРИ сопровождается развитием бронхообструктивного синдрома (БОС).
Бронхообструктивный синдром - это симптомокомплекс, клинические проявления которого складываются из удлиненного выдоха, свистящего, шумного дыхания, приступов удушья, кашля и др. Термин «бронхообструктивный синдром» не должен использоваться как самостоятельный диагноз. В современной литературе достаточно часто наряду с ним часто встречается термин «острое обструктивное состояние дыхательных путей» (ООСДП). В патогенезе бронхиальной обструкции при ОРИ у детей основное значение придается отеку слизистой оболочки, воспалительной инфильтрации и нарушению свойств слизи. Механизм истинного бронхоспазма, который обусловлен повышением чувствительности интерорецепторов холинергического звена вегетативной нервной системы (то есть первичной или вторичной гиперактивностью) либо блокадой бета-2-адренорецепторов при ОРИ, выражен в меньшей степени. С этими факторами у детей, особенно раннего возраста, часто связана неэффективность бета-2-агонистов (бета-2-адреномиметиков) короткого действия, вызывающих расширение бронхиол и являющихся наиболее эффективными из существующих бронхолитиков в терапии БОС у взрослых . Воспалительная реакция при БОС у детей с ОРИ инициируется провоспалительными цитокинами и, в частности, интерлейкином-1, который способствует выбросу в периферический кровоток медиаторов 1-го типа: гистамина, серотонина, которые постоянно присутствуют в гранулах тучных клеток и базофилах. Несмотря на то что выброс гистамина больше свойственен реакциям взаимодействия аллергена с аллергенспецифическими IgE-антителами, дегрануляцию тучных клеток могут вызывать и инфекционные агенты . В процессе ранней воспалительной реакции при ОРИ происходит генерация эйкозаноидов (медиатров 2-го типа), источником которых является арахидоновая кислота, из которой в дальнейшем синтезируются простагландины и лейкотриены. Под воздействием данных продуктов формируются симптомокомплекс с отеком слизистой бронхов, гиперсекрецией и бронхоспазмом, а в дальнейшем - повреждением эпителия и формированием гиперреактивности. Последующее нарушение вентиляции и мукоцилиарного клиренса приводит к застою мокроты и концентрации в слизистой бронхов инфекционных агентов, свободных радикалов кислорода и других активных медиаторов, усиливающих воспаление, что в свою очередь вновь провоцирует бронхоспазм, приводя к суперинфенкции и затяжному течению воспалительного процесса.
Жесткое дыхание у ребенка и температура. Симптомы обструктивного бронхита у детей
Клинические проявления обструкции нередко начинаются с повышения температуры до 37-39 °С и катаральных явлений, таких как насморк, заложенность носа, редкое покашливание. У ребёнка 1-3 лет могут появиться признаки нарушения пищеварения: отрыжка, урчание в животе, понос и др. Все эти симптомы беспокоят пациента на протяжении 1-3 дней.
Начало заболевания может быть острым. При этом симптомы чаще возникают вечером или ночью: ребёнок просыпается от приступа грубого кашля, шумного дыхания и затруднённого выдоха. В случае постепенного развития болезни вышеописанные симптомы обструкции появляются плавно, через 2-3 дня, на фоне нормальной температуры тела, но иногда могут развиться в первые сутки.
Далее присоединяется одышка с участием мышц шеи, плеч и диафрагмы. Ребёнок может быть возбуждённым, беспокойным. Его кожа бледнеет, появляется мраморный рисунок, носогубный треугольник синеет.
Внимательная мама нередко может самостоятельно заподозрить развитие обструктивного бронхита у ребёнка по следующим симптомам:
- кашель со скудной, плохо отходящей мокротой (иногда кашель бывает мучительным и приступообразным);
- свистящие хрипы на выдохе и шумное дыхание, которые усиливаются при кашле, плаче или общем беспокойстве ребёнка;
- участие мышц шеи, плеч и диафрагмы во время дыхания, втягивание межрёберных промежутков и других уступчивых мест грудной клетки;
- раздувание крыльев носа;
- нарастание бледности кожи, появление мраморного окраса;
- учащение дыхания и пульса;
- увеличение шейных лимфоузлов (не всегда).
Стихает бронхообструкция через 5-7 дней по мере уменьшения воспаления в бронхах.
Жесткое дыхание у ребенка форум. Симптомы обструктивного бронхита
Основной и главный симптом любого бронхита — это кашель.
Кашель без бронхита может быть — но бронхит без кашля не бывает!
При остром и хроническом обструктивном заболевании во время кашля откашливается мокрота. Кашель называется влажным или «мокрым». Часто кашель бывает без мокроты — «сухой кашель».
Цвет мокроты при откашливании разнообразен, от прозрачного до зелено- бурого и иногда с кровью. Цвет ей придают бактерии, которые попали в бронхи при дыхании и размножились.
Для острого процесса более характерен светлый цвет мокроты или желтый. Для хронического процесса более характерен желто- зеленый, зеленый и бурый цвет. Это связано с хроническим длительным воспалением и присутствием более агрессивной микрофлоры в мокроте.
Для хронического астматического бронхита характерны приступы кашля иногда с пенистой или стекловидной мокротой. Кашель будит пациента ночью или под утро. Мешает такой кашель и при физических упражнениях и при поездке в метро. На фоне кашля при астматическом бронхите могу быть слышны свисты в грудной клетке. Пациент говорит у меня в груди «кошачий концерт»!
Подъем температуры при этих заболеваниях так же не редкость. Связано это с причинами, вызвавшими развитие болезни – это респираторные вирусы. Повышение температуры до 39С, а при гриппе более 39С возможны.
При обострении обструктивного бронхита температура поднимается медленно. Вначале она небольшая (субфебрильная), далее может неожиданно увеличиться и сохраняться долго. Как раз в период подъема, мокрота из светлой становиться зеленой или бурой.
Одышка, затруднённое дыхание
Эти симптомы характерные для любого острого и хронического бронхита осложненных обструкцией, так же и для астматического бронхита. Эти симптомы, плюс хрипы и свисты связаны с сужением бронхов. Чем более выражено сужение, тем больше кашель, свисты в груди и хрипы. Когда инфекция попадает на слизистую бронха, то она воспаляется и отекает, а просвет его уменьшается. Обструкцию усугубляет мокрота, которая дополнительно перекрывает движение воздуха при дыхании и скорость его резко снижается. При этом человек вынужден чаще дышать, чтобы обеспечить себя кислородом. Во время этих событий заболевший человек ощущает заложенность и боли в груди, жжение, свистящее дыхание.
У астматического бронхита обструкция возникает внезапно. Этот приступ удушья вызывает панику у заболевшего. Человек говорит » У меня был приступ удушья!» Откашливание мокроты при этом приступе затруднено, в груди слышны свисты и хрипы.
Жесткое дыхание и кашель у ребенка чем лечить. Клинические проявления жёсткого дыхания
Если тяжёлое дыхание не сопровождается кашлем, это значит, что состояние ребёнка не вызывает опасений. Так бывает после вирусной инфекции в осенне-зимний период, когда ситуацию усугубляет холодный воздух и сниженный иммунитет. В этом случае общее состояние малыша удовлетворительное, не нарушен сон, аппетит, физическая активность, психологическое равновесие.
При наличии в организме серьёзной патологии на фоне нарушения дыхания наблюдается развитие жёсткого кашля. Такое состояние характерно для острых воспалительных процессов бронхов и лёгких, обострения хронических заболеваний, детских инфекций, бронхиальной астмы.
Характерные признаки ухудшения общего состояние и прогрессирования болезни:
- нестабильное прерывистое дыхание;
- неравномерность между вдохом и выдохом;
- спастические приступы удушья в области гpyди;
- кратковременная остановка дыхания (апноэ);
- тяжёлый, не приносящий облегчения, сухой кашель;
- цианоз кожи носогубного треугольника;
- потеря голоса, хрипота, шипение.
У младенца до 1,5 лет жёсткое дыхание может быть связано с повышенной эластичностью эпителия дыхательных путей. Со временем хрящевая ткань гортани уплотняется, и дополнительные звуки во время вдоха проходят сами по себе. Если бронхиальные шумы вызывают подозрение, лучше вызвать педиатра на дом для осмотра и консультации.
Если жёсткое дыхание у ребёнка сопровождается нарастающим удушьем, непрерывным кашлем в течение 2 часов, появляется охриплость, повышается температура тела, и все эти симптомы нарастают к вечеру, то необходима диагностика на предмет бронхиальной астмы.
Отличительные признаки развития пневмонии – жёсткость и тяжесть дыхания с втягиванием межрёберных промежутков, стойкое повышение температуры тела, повышенная потливость в ночное время.
Жесткое дыхание у ребенка лечение. Симптомы

Бронхит у взрослых пациентов и у пациентов младше 18 лет проявляется основным симптомом – кашлем. Он может быть сухим и надсадным в первые дни. Но достаточно обильным. После появляется мокрота. В этот период важно следить за откашливаемой слизью, при появлении гноя или крови в мокроте говорят уже об обструктивном бронхите или пневмонии.
Наряду с кашлем могут отмечаться классические симптомы гриппа и ОРВИ:
- повышенное отделение пота;
- ощущение слабости;
- недомогание;
- повышенная температура тела до 38 градусов;
- ломота;
- снижение или полное отсутствие аппетита;
- болезненные спазмы в грудной клетке;
- ринит;
- боли и шум в голове.
Эти симптомы указывают на общую интоксикацию организма. Если температура повышается больше 38 градусов, это может указывать на присоединение бактериальной инфекции. Требуется осмотр врача, сдача анализов и корректировка терапии.
Бронхит у детей сопровождается аналогичными признаками, но часто переходит в стадию абструктивной патологии. Как правило, это происходит резко, в приступе кашля. Просвет в бронхах быстро сужается и закупоривается отходящей мокротой. В результате ребёнок начинает задыхаться.
Чтобы помочь малышу рекомендуется иметь в арсенале ингалятор с бронхорасширяющими свойствами. Они снимут спазм гладкой мускулатуры бронхов.
Участковый врач назначает ряд анализов, чтобы определить степень поражения бронхов и назначается качественную терапию, чтобы улучшить состояние пациента.
Жесткое дыхание у ребенка и кашель. Какие болезни приводят к появлению бронхообструкции

Бронхообструкция — это не окончательный диагноз, а лишь симптом, присутствующий при различных заболеваниях. Если говорить о детях, то наиболее часто причинами являются обструктивный бронхит или бронхиолит на фоне респираторной вирусной инфекции, либо бронхиальная астма. Более редкими являются врожденные аномалии строения бронхов, инородные тела, пороки сердца и другие.
Чаще всего к появлению обструкции бронхов приводят РС-вирусная, аденовирусная инфекции или вирус парагриппа. Они начинаются как банальная простуда, но на 2-4 сутки болезни родители замечают, что у ребёнка появился сухой кашель, одышка, свистящие хрипы на выдохе и другие крайне настораживающие симптомы, которых ранее не было. Причина в том, что вирусные частицы, проникая в нижние отделы дыхательных путей приводят к выработке слизи и аллергическому спазму мышечной стенки бронхов. Постепенно при правильном лечении спазм спадает, мокрота начинает отходить, и малыш поправляется.
Многие считают, что бронхиальная астма — взрослая болезнь . Это совсем не так. На сегодняшний день врачи утверждают, что этот диагноз может быть поставлен даже 3-х летнему малышу при наличии симптомов и результатов обследования, подтверждающих его. Частые обструктивные бронхиты на фоне респираторной болезни — главная причина появления астмы в детском возрасте. Официально этот диагноз может быть поставлен уже после 3 эпизодов бронхообструкции в течение 1 года.
Жесткое дыхание у ребенка комаровский. Что такое обструктивный бронхит у детей
Обструктивный бронхит отличается от обычного затруднением дыхания и высоким риском развития дыхательной недостаточности, особенно у детей раннего возраста.
Диагностика заболевания основывается на данных физикального осмотра, рентгенологического и спирографического обследования, показателях лабораторной диагностики. При лечении заболевания используют спазмолитики, муколитики, антибиотики, глюкокортикоиды, дыхательную гимнастику.
Бронхит у детей
Термин «бронхит» – понятие собирательное. В настоящее время любое воспалительное заболевание слизистой бронхов, если оно не сопровождается очаговыми и инфильтративными процессами, называется бронхитом. Если бронхиту сопутствует патология в легких, бронхит рассматривается как составляющая бронхолегочного процесса.
Проблемы воспаления и обструкции бронхов у детей , из-за широкого распространения, являются актуальными вопросами педиатрии.
Ведущий клинический симптом
Под действием патогенов (бактерии, вирусы, аллергены) и генетической предрасположенности во внутренней оболочке бронхов малого и среднего калибра возникает воспалительная реакция. Под влиянием воспаления слизистая бронхов гиперемируется и опухает. Нарушается целостность и функция реснитчатого эпителия, ответственного за очищение полости бронхов от инородных тел.
Ресничный эпителий заменяется железистой тканью, которая начинает вырабатывать большое количество вязкого секрета, лишенного бактерицидных и антивирусных свойств, присущих нормальному секрету бронхов. Вязкий секрет, который не выводится из организма, забивает мелкие бронхи. Кроме того, он служит питательной средой для роста микроорганизмов.
Большую роль в развитии патологии играет активация ВНС, ее холинергическая составляющая, действуя на мышечные волокна бронхов и вызывая их спазм. Дыхательная поверхность легких резко сокращается, возникает ведущий клинический симптом обструктивного бронхита у детей – удушье.
Обструктивный бронхит проявляется воспалением, отеком слизистой, гибелью ресничного эпителия, гиперсекрецией вязкой слизи, лишенной защитных свойств, спазмом бронхов. Можно сказать, что это – комплекс изменений слизистой конечных отделов проводящей дыхательной системы как у взрослых, так и у детей.
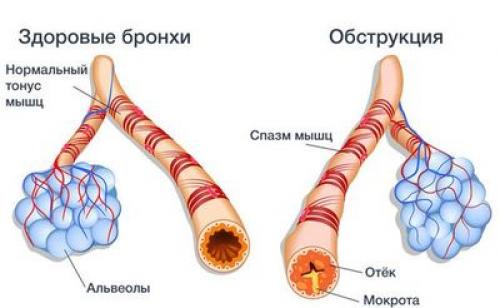
Как проявляется в острой форме
Клиника острой патологии обычно возникает после перенесенных капельных инфекций. Симптомы бронхиальной обструкции у детей возникают уже в самом начале заболевания. Дыхание становится шумным, с экспираторной одышкой, увеличивается число дыхательных движений в минуту. Видны движения крыльев носа при дыхании, в акте дыхания участвуют вспомогательные мышцы грудной клетки. Кашель носит приступообразный характер, со скудной, трудноотделяемой мокротой, не приносящий облегчения. Возможно появление шейного лимфаденита.
Обструктивный бронхит сохраняет симптомы в течение недели, если лечение своевременное. У ослабленных детей возможно затяжное течение.
Как протекает у грудничка
Острый обструктивный бронхит у грудничка вызывается вирусными инфекциями. У ребенка повышается температура до фебрильных значений. При осмотре определяются покраснение горла, обильные выделения из носа, затрудненное дыхание. Хрипы в легких прослушиваются даже на расстоянии. При выдохе появляется своеобразный свист. Кашель – сухой или влажный – имеет непродуктивный характер: младенец не может качественно откашляться. В результате в просвете бронхов скапливается большое количество слизи, что усугубляет дыхательную недостаточность. Симптомом такого состояния является цианоз носогубного треугольника.
Обструктивный бронхит у грудничка редко протекает без температуры, лечение синдрома зависит от причины, которая может носить аллергический характер или быть следствием респираторного дистресс-синдрома.
Особой формой обструктивного бронхита у ослабленных детей до года является бронхиолит, затрагивающий самые мелкие бронхи. Бронхиолит очень опасен для грудных детей, поскольку может спровоцировать бронхоспазм и острую дыхательную недостаточность.
Тяжелое лечение у недоношенных детей
Все заболевания органов дыхания тяжелее протекают у недоношенных детей. Это связано с тем, что формирование органов дыхания происходит в самом конце беременности в третьем триместре. Если ребенок родился недоношенным, возможно у него будут дефекты в строении бронхов и легких, что нередко вызывает тяжелое течение обструктивных легочных процессов.
Обструктивная форма бронхита характеризуется внезапным началом и быстрым прогрессированием. Заболевание часто протекает на фоне фебрильной температуры с нарушением общего состояния. Дыхание – свистящее, слышно на расстоянии. Одышка экспираторного типа, выдох удлинен. Появившиеся признаки дыхательной недостаточности (цианоз, тахиапноэ) быстро прогрессируют. Лечение острой формы проводится только в стационаре, где есть палаты интенсивной терапии, так как возникновение бронхолегочной недостаточности бывает часто.
Жесткое дыхание у ребенка, что это значит. Доктор, послушайте меня! или что же там слышно?
Как же часто звучат сетования пациентов после осмотра у врача: «Он меня даже не послушал…».
И это печально, что врача, готового выслушать и имеющего на это время в рамках приема, нужно еще поискать. А вот аускультация или прослушивание органов грудной клетки (легких и сердца) много времени не занимает и является обязательной манипуляцией для врача-терапевта. Вам интересно, что слышит врач в свои "уши", именуемые стетоскопом и зачем ему всё это надо?
Дыхание и хрипы
Всё, что врач выслушивает над поверхностью легких, он разделяет на звуки дыхания и звуки хрипов. Дыхание может быть нормальным (везикулярным) и патологическим (жестким, бронхиальным, ослабленным и т.д.). Хрипов в легких в норме не должно быть.
Жестко и не очень
А начнем мы все-таки с дыхания. Без него на хрипы перейти довольно сложно. В норме никаких подзвучек и спецэффектов в легких прослушиваться не должно. "Здоровым" считается так называемое везикулярное дыхание. Оно так называется, потому что возникает в результате колебаний стенок легочных альвеол (везикул) во время вдоха. Естественно, не весь объем легких заполняется одномоментно, поэтому мы имеем растянутый по времени и нарастающий по интенсивности звук.
Старые профессора объясняли, на что похоже везикулярное дыхание, следующим образом: попробуйте произнести букву "ф" в момент вдоха - получите звучание везикулярного дыхания. Еще один вариант - питье чая из блюдца с прихлебыванием.
В норме - при наличии везикулярного дыхания - должен прослушиваться весь вдох и примерно треть выдоха. На этом норма заканчивается.
Есть масса вариаций - ослабление или усиление везикулярного дыхания, но это уже пропедевтические дебри и мы туда лезть не будем.
Как только в легких или бронхах начинаются какие-нибудь неприятности, это немедленно отражается на характере дыхания. Например, когда при бронхитах (воспаление слизистой + бронхоспазм) затрудняется прохождение воздуха по мелким бронхам, в стетоскоп можно услышать так называемое жесткое дыхание, когда и вдох, и выдох слышны очень хорошо, полностью.
Различных патологических дыханий еще много, но о них как-нибудь в следующий раз. Нужно лишь усвоить, что ВСЕГДА есть какое-то основное дыхание, а уже на него наслаиваются различные дополнительные звуковые эффекты, даже если по интенсивности они покрывают основное дыхание как Красноярский край Швейцарию.
Жесткое дыхание у ребенка без температуры. Удушающий кашель

В момент приступа кашля с удушьем больному трудно сделать вдох и выдох, появляется ощущение нехватки воздуха. Рассказываем, о каких проблемах свидетельствует этот симптом и как быстро облегчить самочувствие.
Удушающий кашель у взрослого
Сухой удушающий кашель у взрослых чаще всего возникает на фоне инфекционно-воспалительных болезней органов дыхания.
Болезни органов дыхания, которые сопровождаются удушьем:
- острый и хронический бронхит : помимо кашлевых приступов поднимается температура тела, появляется боль в грудной клетке, одышка, слабость;
- ларингит : воспаление слизистой оболочки гортани провоцирует сильный лающий кашель, больному трудно сделать вдох и остановить кашлевые позывы;
- новообразования в нижних дыхательных путях : по мере роста опухолей просвет дыхательных путей постепенно сужается, становится тяжело дышать;
- бронхиальная астма : во время приступов возникает сухой мучительный кашель, при котором у человека быстро развиваются проблемы с дыханием из-за спазма бронхов.
Удушающие приступы кашля без температуры возникают и по другим причинам:
- инородные тела в дыхательных путях : случайно попавшие остатки пищи или другие предметы вызывают спазм бронхов и защитный кашлевой рефлекс;
- вдыхание едких химических веществ или дыма : ядовитые вещества раздражают слизистую оболочку и провоцируют ее отек, иногда это приводит к удушью;
- аллергическая реакция из-за попадания аллергена в дыхательные пути.
| Разобраться в причинах приступов кашля можно только вместе со специалистом, не занимайтесь самолечением – это опасно. |

Удушающий кашель у ребенка
Причины мучительного кашля у детей.
- Коклюш : инфекционная болезнь с характерным симптомом – сильными удушающими кашлевыми приступами, которые чаще возникают ночью. Течение длительное, ребенок может кашлять 3–4 месяца, так как патология трудно поддается лечению.
- Ларингит : воспаление слизистой гортани из-за проникновения инфекции. У ребенка наблюдается жесткое дыхание, садится голос, возможно развитие ложного крупа – опасного состояния, которое требует срочной медицинской помощи.
- Аллергия : контакт ребенка с аллергеном часто заканчивается острой аллергической реакцией, когда слизистая оболочка дыхательных путей отекает и ребенку становится сложно дышать. Помимо удушья возможно слезотечение, покраснение глаз, насморк и частое дыхание из-за ощущения нехватки кислорода.
- Бронхиальная астма : хроническая болезнь легких, которая сопровождается приступами удушья. В такой момент сложно сделать выдох, на расстоянии слышен свист в дыхательных путях, вызванный прохождением воздушной струи через суженные дыхательные пути.
- Трахеит : воспаление слизистой трахеи у ребенка протекает с кашлем и хрипами при дыхании, приступы возникают после резкого вдоха или физической нагрузки.
Удушливый кашель у детей иногда доходит до рвоты. Тошнота и рвотные позывы вызваны чрезмерным сокращением мышц брюшной стенки и повышенным давлением на желудок, а также раздражением рецепторов у корня языка. Чтобы помочь ребенку справиться с этим неприятным симптомом, дайте теплый напиток и постарайтесь вместе с ним наладить ровное дыхание.
Чем лечить удушающий кашель
Лечить кашлевые приступы, которые сопровождаются удушьем, должен специалист. Такое состояние может быть симптомом серьезных заболеваний, которые требуют грамотной терапии. Подход к лечению зависит от причины кашля и наличия других сопутствующих симптомов.
Например, при непродуктивных кашлевых приступах взрослым пациентам могут быть рекомендованы средства, разжижающие мокроту и облегчающие ее выведение. Резкий кашель, вызванный коклюшем, можно облегчить с помощью препаратов, подавляющих активность кашлевого центра. При аллергии показан прием антигистаминных препаратов. Пациенты, страдающие астмой, снимают приступ с помощью специального ингалятора. Он содержит лекарственные средства, снимающие спазм бронхов. Болезни органов дыхания, которые вызваны патогенными бактериями, лечат антибиотиками.
Важно создать оптимальные условия для выздоровления: пить больше теплой жидкости, контролировать влажность воздуха в помещении и правильно питаться. В комнате, где находится больной, чаще проводят проветривания и влажную уборку. Эти простые методы доступны каждому и помогают облегчить состояние как взрослому, так и ребенку.
Облегчить состояние при удушающем кашле может помочь универсальный препарат Ренгалин . Он способствует уменьшению выраженности и продолжительности как сухого, так и влажного кашля. Лекарственное средство выпускается в виде раствора для приема внутрь и таблеток для рассасывания. Его можно применять взрослым и детям старше 3-х лет. Ренгалин оказывает комплексное действие: устраняет воспаление и отек, подавляет активность кашлевого центра и умеренно расширяет бронхи, что способствует значительному облегчению состояния и купированию кашля. Перед началом лечения необходимо проконсультироваться со специалистом для выяснения причины плохого самочувствия.