Густые сопли при насморке. Густые сопли у ребёнка: как проводится лечение?
- Густые сопли при насморке. Густые сопли у ребёнка: как проводится лечение?
- Густые сопли не высмаркиваются у взрослого. Причины густых соплей, которые не высмаркиваются
- Прозрачная тягучая слизь из носа. Как диагностируется патологическая слизь на задней стенке горла?
- Из носа вышел плотный сгусток слизи. Как по цвету насморка определить стадию гайморита
- Густые сопли у взрослого. Бактериальная инфекция – симптомы бактериального насморка
- Густые сопли в носоглотке. Кашель и насморк без температуры
- Густые сопли не высмаркиваются у ребенка. Белые густые сопли у ребенка: чем лечить?
Густые сопли при насморке. Густые сопли у ребёнка: как проводится лечение?
Марченко Елена Александровна
Статью проверил доктор медицинских наук, профессор
Сундуков Александр Вадимович

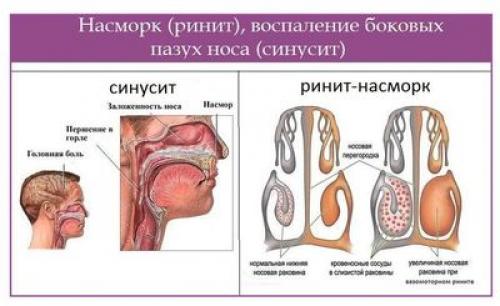
Насморк, или ринит у ребёнка — это одна из наиболее распространённых жалоб, по поводу которой к педиатрам ежедневно обращаются тысячи родителей. Возникновение данной проблемы может быть связано с респираторной инфекцией, аллергической реакцией и многим другим. Вне зависимости от причины насморк значительно ухудшает качество жизни малыша, мешает нормальному сну, сказывается на его общем состоянии. Ниже мы поговорим о том, что делать, если появились густые сопли у ребёнка, рассмотрим лечение.
С чего начать лечение насморка у ребёнка?
Прежде чем проводить какие-либо лечебные манипуляции, крайне важно обеспечить оптимальные для малыша условия окружающей среды.
Для начала в комнате, в которой находится ребёнок, должна быть комфортная температура — около 20-24 градусов. Также крайне важно обеспечить достаточный уровень влажности — от 40 до 60%. Давно доказано, что чрезмерно сухой воздух в помещении негативно сказывается на состоянии слизистой оболочки дыхательных путей.
Комнату следует регулярно проветривать. Если ребёнок чувствует себя удовлетворительно, не стоит бояться прогулок на свежем воздухе. Однако необходимо следить, чтобы малыш был одет по погоде.
Все перечисленные правила помогут ускорить выздоровление при развитии ринита.
Промывание носа

Второй важнейший пункт лечения — это регулярное.
Данная процедура позволяет удалить со слизистой оболочки дыхательных путей вирусы, бактерии, аллергены и другие раздражающие факторы. Также с помощью промывания можно уменьшить выраженность воспалительного процесса, увлажнить слизистую оболочку, удалить застоявшиеся слизистые массы.
Для промывания носовой полости могут использоваться физиологический раствор, слабый раствор на основе морской или поваренной соли, специальные аптечные средства.
Мы рекомендуем отдавать предпочтение аптечным препаратам на основе морской воды, так они удобны в применении, оказывают выраженный терапевтический эффект, могут применяться с самого раннего возраста. В 2015 году учёные из Днепропетровской медицинской академии Министерства здравоохранения Украины опубликовали работу, по результатам которой была доказана высокая эффективность растворов на основе морской воды в лечении насморка у детей.
Лекарственные препараты
Помимо вышеперечисленного, в лечении ринита у детей обязательно должны использоваться различные медикаменты. Однако их применение возможно только по назначению врача.
В первую очередь, сюда можно отнести, способствующие восстановлению носового дыхания. Тем не менее, при выборе конкретного лекарственного средства нужно обращать внимание на возраст, с которого оно разрешено, и не превышать длительность лечения (не более 3-5 дней).
Также при необходимости можно проводить орошение носовой полости антисептическими растворами, использовать местные противовоспалительные, антибактериальные препараты по назначению врача.
В том случае, если насморк у ребёнка вызван аллергической реакцией, применяются антигистаминные средства.
Густые сопли не высмаркиваются у взрослого. Причины густых соплей, которые не высмаркиваются
Назальный секрет – нормальная физиологическая реакция организма. Таким способом он пытается избавиться от чужеродных агентов, бактерий, инородных частиц, защитить слизистую и защитить ее от обезвоживания.
В норме слизь прозрачная и умеренно густая, выделяется в небольшом количестве. Очень густые сопли, которые забивают носоглотку и не высмаркиваются, обычно свидетельствуют о патологическом процессе в носоглотке. Как правило, он имеет бактериальный характер.
Если у взрослого или у ребенка очень густые сопли, необходимо обратить внимание на цвет выделений и дополнительные симптомы. С их помощью можно выявить причину проблемы, но для постановки точного диагноза следует обратиться к врачу.
Прозрачные
Бесцветный жидкий секрет, напоминающий воду, – симптом вирусной инфекции. Через некоторое время характер слизи может меняться. Появляются густые прозрачные сопли. Это признак распространения воспалительного процесса или присоединения бактериальной инфекции.
Если самочувствие больного улучшилось, подобное явление говорит о выздоровлении. На стадии завершения болезни прозрачные густые сопли у ребенка или взрослого считаются вариантом нормы. Активность выработки слизи снижается и насморк постепенно исчезает.
Белые
Распространенное явление, наблюдающееся при воспалительном процессе в носоглотке у ребёнка или взрослого, характеризуется таким симптомом, как густые белые сопли, которые с трудом высмаркиваются или не удаляются совсем.
Если насморк сопровождается повышением температуры, кашлем, слабостью, головной болью, то чаще всего говорят о бактериальном заражении. При отсутствии дополнительных симптомов выделение секрета обычно свидетельствует об аллергической реакции.
Желтые или зеленые
Густые сопли в носоглотке желтого или зеленого цвета чаще всего говорят о воспалительном процессе в верхних отделах респираторной системы. Его вызывают бактериальная инфекция. На этом фоне может развиться синусит. Секрет застаивается в гайморовых пазухах, а изменение цвета на желтый или зеленоватый происходит из-за примесей гноя.
Причины у взрослого человека, из-за которых могут появиться густые сопли желтого цвета, – курение, активное или пассивное. Смолы оседают на слизистой оболочке, вызывая повышенное образование секрета и окрашивая его в желтый оттенок.
Прозрачная тягучая слизь из носа. Как диагностируется патологическая слизь на задней стенке горла?
Синдром постназального затекания устанавливается на основании следующих диагностических методов:
- Физическое обследование. Врач осмотрит заднюю часть вашего горла, чтобы увидеть, есть ли покраснение или отек, и спросит о других признаках инфекции (таких как головные боли, лихорадка, озноб и мышечные боли).
- Риноскопия. Выявляются возможные патологии полости носа и пазух, которые могут приводить к данным симптомам (искривление носовой перегородки, ринит, полипозные разрастания в носу, воспаление глоточной миндалины).
- Инструментальное обследование. Сюда включается эндоскопическая риноскопия, назофарингоскопия, ларингоскопия (при которой используется эндоскоп для осмотра верхней части глотки), 24-часовой рН-зонд (при котором можно проверить наличие кислотного рефлюкса), эзофагогастродуоденоскопия (при которой исследуется слизистая оболочка пищевода, желудка и тонкий кишечник для диагностики гастроэзофагеальной рефлюксной болезни).
- Компьютерная томография носа и околоносовых пазух, МРТ головы (позволяет определить патологию околоносовых пазух и полости носа).
- Лабораторные тесты. Это исследование образца слизи на задней стенке носоглотки и мокроты. Если мокрота окрашена кровью, это может быть признаком желудочно-кишечной или легочной инфекции. Этот тип состояния потребует дополнительной оценки. Исследование мокроты на флору.
- Тесты на аллергию. Если эпизоды, когда слизь стекает по носоглотке, повторяются каждые несколько дней или недель и исчезают на определенное время, это может быть связано с аллергической реакцией или чувствительностью, например, к определенной пище. Врач может порекомендовать вам вести дневник симптомов слизи в горле и кашля, отмечая, что вы ели и с чем могли контактировать (например, с пыльцой или домашними животными). Аллергические пробы могут точно определить, почему слизь в носоглотке стекает в горло.
Из носа вышел плотный сгусток слизи. Как по цвету насморка определить стадию гайморита
Патология протекает внутри гайморовых пазух. Это замкнутое пространство, потому по цвету и структуре слизи удастся определить стадию развития недуга и процессы, которые протекают в органе. Оттенок секрета помогает понять причины недуга и выявить его возбудителей.
Итак, какие сопли при гайморите возникают в зависимости от этапа развития патологии?
- Начальная стадия, которую в медицине именуют катаральным синуситом . Основной особенностью патологии являются жидкие и прозрачные выделения, которые не имеют никакого запаха. На данном этапе основной проблемой является выявление недуга. Дело в том, что по клинической картине она совпадает с обыкновенным ринитом, который сопровождает простуду. Потому многие пациенты занимаются самолечением, пока не появятся более заметные проявления.
- Острая стадия . Для этого этапа характерно более сложное протекание и образование гнойного секрета в слизи. Это приводит к тому, что появляются желтые, оранжевые или зеленые выделения. Они обладают достаточно густой структурой и нередко выходят из носа в форме сгустков. При появлении желтой слизи необходимо сразу обратиться к отоларингологу. На данном этапе обычно требуется консервативная терапия. Как правило, выписывают антибиотики.
- Стадия выздоровления. Если вовремя была начата терапия, симптомы гайморита уменьшаются. Это приводит к устранению заложенности и головных болей. Вначале секрет имеет желто-зеленый оттенок. Затем появляются белые выделения. Их количество понемногу уменьшается, а затем и полностью исчезает.
- Запущенная стадия . Отечность соустья, которое соединяет пазуху и полость носа, вызывает застой слизи. Как следствие, появляется гной, наблюдается неприятный запах и серовато-зеленый оттенок.
Густые сопли у взрослого. Бактериальная инфекция – симптомы бактериального насморка
Бактерии, в отличие от вирусов, — микроорганизмы с клеточной структурой. Они имеют клеточную стенку и реснички, позволяющие двигаться. Внутри клеточной стенки находится клеточная мембрана, окружающая цитоплазму, содержащую рибосомы, нуклеоид с ДНК бактерий и мезосомы.
Бактерии, в отличие от вирусов, способны жить вне организма хозяина. При этом бактериальная инфекция может быть следствием нелеченой вирусной инфекции, так как ослабленный организм более восприимчив к заражению бактериями. Это означает, что может развиться сочетанная инфекция, имеющая ещё более тяжелое течение.
Бактериальная инфекция изначально имеет более тяжелое течение, чем вирусная, и развивается бурно. Первые симптомы заболевания гораздо тяжелее и могут возникнуть уже через 12 часов после заражения. У больных появляется ряд симптомов:
- насморк;
- ощущение зуда и першения в горле;
- кашель.
Дополнительные симптомы:
- лихорадка с повышением температуры до 38 град. Цельсия;
- увеличенные лимфатические узлы;
- часто головная боль, свидетельствующая о поражении пазух.
При инфекции среднего уха появляется стойкая боль в ухе.
Бактериальный насморк густой, часто гнойный и приобретает желто-зеленую окраску, поэтому его легко отличить от вирусного.
Лечение бактериальной инфекции сложнее и требует больше времени: бактериальный насморк может сохраняться более 10 дней. При густых выделениях можно использовать пероральные или назальные разжижающие слизь препараты. В случае тяжелой лихорадки, можно принимать лекарства, понижающие температуру.
Часто необходимо введение антибиотика, но антибактериальные препараты можно принимать только после консультации с врачом.
Важный фактор, влияющий на скорость лечения бактериальной инфекции — регулярное очищение носа от остаточных выделений, являющихся средой для размножения бактерий.
Густые сопли в носоглотке. Кашель и насморк без температуры
Если вы кашляете, чихаете и ощущаете заложенность носа, но при этом столбик термометра показывает 36.6 0 С, возможно, вы вовсе не простужены, а перечисленные симптомы вызваны неинфекционными причинами .
Так, у предрасположенных лиц кашель и насморк без температуры могут быть проявлением аллергии 14 . Не всегда человек связывает эти жалобы с аллергической реакцией, думая, что простудился. Но если понаблюдать за собой, нетрудно обнаружить, что покашливание или заложенность носа возникают в определенных условиях , например:
Нередко у взрослого или ребенка кашель сопровождает насморк на фоне нормальной температуры при синдроме постназального затека 8 . Этим термином обозначают ситуацию, когда воспалительная жидкость из носоглотки, полости носа или околоносовых пазух стекает по задней стенки глотки и раздражает кашлевые рецепторы .

Синдром постназального затека может возникать при следующих заболеваниях:
вазомоторный ринит — насморк, который провоцируют табачный дым, запахи, изменение климата, алкоголь;
Симптомы постназального затека доставляют сильный дискомфорт из-за заложенности носа и ощущения “комка слизи” в горле. Небольшое количество слизи обычно откашливается, но с трудом, как в первые часы простуды, когда беспокоят сухой кашель и насморк. Однако, в отличие от ОРВИ, синдром постназального затека может быть не связан с инфекцией, поэтому температура тела обычно остается в пределах нормы.
Густые сопли не высмаркиваются у ребенка. Белые густые сопли у ребенка: чем лечить?
Марченко Елена Александровна
Статью проверил доктор медицинских наук, профессор
Сундуков Александр Вадимович

Сопли у ребёнка — это проблема, с которой сталкивалось подавляющее большинство родителей. Еслииз носа имеют белесоватый цвет, густую консистенцию, это является поводом заподозрить негнойный воспалительный процесс, локализующийся в слизистой оболочке носовой полости, придаточных синусах. Кроме этого, такое явление бывает связано с неинфекционными причинами, например, с пересыханием слизистого слоя носа из-за слишком сухого воздуха в помещении, в котором находится. Ниже мы поговорим о том, что делать при появлении белых соплей у ребёнка, чем его лечить.
Очищение носовой полости и другие рекомендации
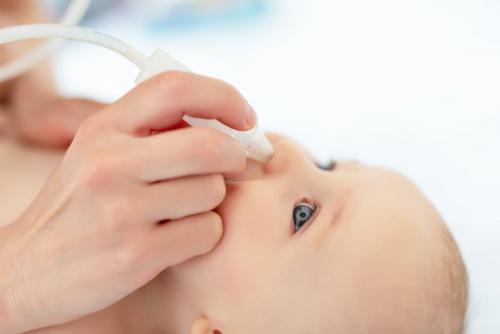
В первую очередь при густых слизистыхнеобходимо обеспечить оптимальные условия окружающей среды.
- Комнату, в которой находится малыш, следует регулярно проветривать, проводить в ней влажную уборку для предотвращения скапливания пыли. Кроме этого, крайне важно поддерживать достаточный уровень влажности воздуха (около 50%), комфортную температуру, обеспечить кроху обильным питьем.
- Если общее состояние ребёнка не нарушено, рекомендуется как можно больше гулять, проводить времени на свежем воздухе.
Второй важный момент — это тщательное очищение носовой полости от скапливаемой слизи. Детей старшего возраста необходимо научить правильно сморкаться. У маленьких деток слизистые массы из носа следует регулярно отсасывать при помощи специального аспиратора.
Также рекомендуется проводить промывания носовой полости. С этой целью могут использоваться солевые растворы. При этом предпочтение следует отдать аптечным средствам на основе морской воды. Кроме морской воды в составе таких препаратов нередко содержаться дополнительные компоненты, например, экстракт бурых водорослей.
В 2019 году ученые из Южно-Уральского государственного медицинского университета провели исследование, по результатам которого была установлена возможность применения спрея на основе морской воды и экстракта бурых водорослей у детей с рецидивирующим риносинуситом.
Лекарственные средства
Для начала подчеркнем, что перед применением любого медикамента необходимо проконсультироваться с врачом.
При выраженном затруднении носового дыхания назначаютсяв нос. Однако следует помнить о том, что препараты с сосудосуживающим действием могут вызывать привыкание, в связи с чем не стоит использовать их без острой необходимости и не более 5-7 дней. В качестве примера этой группы лекарственных средств можно привести ксилометазолин (с 12 лет), фенилэфрин (в виде капель не имеют ограничений, в виде спрея с 6 лет), нафазолин (с 1 года).
Также могут применяться различные растительные препараты, например, капли на основе масел мяты перечной, пихты, листьев эвкалипта, тимола, азулена, витамина Е. Они оказывают антисептическое и противовоспалительное действие, могут использоваться с 2 лет.
Немедикаментозные методы лечения
Кроме лекарственных средств, в лечении белых густых соплей у ребёнка хорошо зарекомендовали себя различные методы физиотерапии.
Таким детям могут назначаться сеансы УВЧ-терапии, эндоназального электрофореза, парафинолечение и прочее.
Также могут проводиться ингаляции с физраствором, содой, травяными отварами по совету врача.