Различия между гайморитом и синуситом. Что такое гайморит
- Различия между гайморитом и синуситом. Что такое гайморит
- Синусит и гайморит одно и тоже. Гайморит
- Что нельзя при синусите. Гайморит: причины, симптомы, осложнения.
- Как убрать кашель при синусите. Острый синусит
- Синусит симптомы. Симптомы синусита
- Синусит лечение дома. Лечение острого синусита
- Гайморит и синусит лечение. Верхнечелюстной синусит: симптомы и лечение
- Что хуже синусит или гайморит. Чем отличается риносинусит от гайморита, синусита и ринита?
Различия между гайморитом и синуситом. Что такое гайморит
Это инфекционно-воспалительный процесс в гайморовой или верхнечелюстной придаточной носовой пазухе. Всего имеется четыре пары придаточных околоносовых пазух (синусов). Воспалительные процессы в придаточных пазухах могут называться просто синуситами или более конкретно: гайморит, фронтит, этмоидит, сфеноидит.
Гайморова пазуха самая большая. Она располагается по сторонам от носа, открывается в средний носовой ход, отделяется от полости рта тонкой костной перегородкой и граничит вверху с глазницей. В гайморовой пазухе вырабатывается дополнительная слизь, способствующая удалению бактерий. Она выполняет также функции терморегуляции, резонатора голоса, увеличивает площадь обонятельной поверхности.
Воспаление гайморовых пазух – очень распространенная патология с тенденцией к постоянному росту заболеваемости в последнее десятилетие. Специалисты постоянно изучают вопрос, отчего появляется гайморит и растет его заболеваемость. Считается, что это связано со снижением иммунитета, высокой распространенностью ОРВИ и появлением микрофлоры, невосприимчивой к антибактериальным средствам. Последнее является следствием бесконтрольного применения населением антибиотиков.
Синусит и гайморит одно и тоже. Гайморит
Общие сведения
Синусит – это инфекция или воспаление пазух, полостей над и под глазами. Синусит – очень распространенное заболевание, которое периодически возникает у миллионов людей о всему миру. Синусит особенно часто поражает лобные, гайморовы, околоносовые пазухи, а также пазухи решетчатых костей, клиновидные пазухи. Воздух, гной или другие выделения, например, мокрота, скопившиеся в пазухах, вызывают давление на стенки пазух, раздражение, воспаление и отек.
Бактериальная инфекция, которая часто возникает как осложнение на фоне вирусной инфекции. Ее вызывают различные бактерии (пневмококки, стрептококки, стафилококки).
Возможно вирусные синуситы (вызываемые вирусами гриппа, парагриппа, аденовирусами) и грибковые. Часто синуситу предшествуют ОРЗ, сильные носовые кровотечения, болезни зубов, купание в загрязнённой воде. Инфекция в синусы может попасть через нос, через кровь.
В некоторых случаях синуситы могут возникать вследствие аллергических реакций.
Слизисто-водянистые выделения из носа сами по себе еще не означают инфекции пазух. Однако можно предположить синусит, если насморк продолжается более недели и сопровождается следующими симптомами:
- густые, желто-зеленые выделения из носа;
- боль в области пазух, которая усиливается при наклоне или напряжении мышц лица;
- насморк, сопровождающийся болью в горле и кашлем;
- зубная боль;
- головная боль.
Рекомендуется обратиться к врачу
- насморк не проходит после самолечения в течение 7 дней;
- состояние ухудшается после 3 дней самолечения, температура выше 38 градусов;
- синуситы бывали раньше;
- боль в глазах, нарушения зрения, покраснения на лице вокруг глаз
- воспаление зрительного нерва;
- воспаление оболочек головного мозга (менингит);
- остеомиелит (гнойное поражение костей вокруг пазухи).
Что можете сделать вы
Обратитесь к врачу, если состояние ухудшается или симптомы долго не проходят.
Пейте больше жидкости, чтобы разжижать мокроту.
Если вы курильщик, немедленно бросайте курить. Курение раздражает слизистую поверхность пазух и делает их уязвимыми для инфекции.
Избегайте алкогольных напитков, т.к. они могут приводить к отеку слизистых оболочек в пазухах. Ингаляции могут несколько облегчить состояние.
Что может сделать врач
Врач должен поставить диагноз, для чего может потребоваться обследование (рентгенологическое исследование пазух и некоторые анализы).
Выписать необходимые лекарства, спреи и капли от заложенности носа, противоотечные средства, антибиотики, обезболивающие или антигистаминные препараты.
Врач может предложить хирургическое вмешательство в случае, если все другие средства не помогают или наблюдается образование носовых полипов.
Чаще мойте руки, чтобы избежать попадания инфекции. Не курите, т.к. курение может вызывать раздражение пазух. Не пейте алкоголь, т.к. это может вызвать опухание пазух. Избегайте сигаретного дыма и загрязненного воздуха, т.к. это вызывает раздражение дыхательных путей.
Что нельзя при синусите. Гайморит: причины, симптомы, осложнения.
Гайморитом называется воспаление верхнечелюстных (гайморовых) пазух. У здорового человека в гайморовых пазухах кроме воздуха ничего нет. Воспалённые пазухи вырабатывают большое количество слизистых масс, которые накапливаются в пазухе и из-за отёчности соустья (отверстия, соединяющего пазуху с носовой полостью) не могут выйти наружу. Слизь копится, и в какой-то момент, если человек не обратил внимание на первые признаки гайморита, она застаивается и превращается в гной.
Во время воспаления больной испытывает массу неприятных симптомов, которые сложно игнорировать:
- боль в области пазух – под глазами, на уровне щёк;
- болевые ощущение усиливаются к вечеру и при наклоне головы;
- чувство давления и распирания в области пазух;
- выделения из носа, в том числе гнойные;
- заложенность в носу;
- повышенная температура тела;
- отёчность лица со стороны воспалённой пазухи.
Гайморит может возникать на фоне ОРВИ, простуды, гриппа и других инфекционных заболеваний. Спровоцировать болезнь также могут острый ринит (продолжительный насморк), аллергия, искривлённая носовая перегородка, аденоиды, хронический тонзиллит, увеличенные носовые раковины, непролеченные зубы верхней челюсти, переохлаждение, сниженный иммунитет.
На первый взгляд, гайморит - не такая страшная болезнь. Но при условии, что она лечится! Лечится правильно и вовремя. Многие даже не подозревают, насколько опасны последствия недолеченного гайморита. Первое и наиболее частое осложнение – это переход острого воспаления в хроническое, когда симптомы болезни обостряются до нескольких раз в год.
При отсутствии грамотного лечения гноя в пазухах становится слишком много, и не найдя выход наружу, он выбирает другой путь – наверх к глазнице и мозгу. Это очень опасное состояние, которое может привести к болезням глаз, менингиту, абсцессу мозга, сепсису. Последние три заболевания в половине случаев приводят к летальному исходу.
Как избежать осложнений? Вовремя обратиться к лор-врачу, который даст правильные, эффективные медикаментозные назначения, качественно промоет гайморовы пазухи и проведёт необходимый комплекс физиопроцедур, ускоряющих процесс выздоровления.
А теперь самое интересное: я собрал самые частые ошибки при лечении гайморита, которые, к сожалению, некоторые пациенты используют как альтернативу обращения к лор-врачу.
Как убрать кашель при синусите. Острый синусит
О лечении синусита у детей подготовила статью ЛОР-врач клиники DocDeti Анна Кирпикина.
Синусит (от латинского слова sinus «пазуха») – это воспаление слизистой оболочки околоносовых пазух. Процесс происходит на фоне воспаления слизистой полости носа, поэтому более правильным названием будет «риносинусит».
Когда требуется уточнить, в какой пазухе возник процесс, то используют термины:
1. Фронтит – воспалительный процесс лобной пазухи;
2. Сфенодит – клиновидной пазухи;
3. Этмоидит – воспаление клеток решётчатого лабиринта;
4. Верхнечелюстной синусит или гайморит – воспаление верхнечелюстной пазухи. Первым данный процесс описал английский врач Натаниель Гаймор, отсюда и появился термин.
Локализация процесса не влияет на тактику лечения.
Причинами возникновения болезни чаще всего являются вирусы, поэтому на начальном этапе (когда заложен нос, появились выделения из носа, поднялась температура, появился кашель и лицевая боль), принято использовать всем известные методы лечения:
- Промываем нос с помощью солевых растворов
- Используем коротким курсом и по назначению врача сосудосуживающие капли (о них напишем отдельный пост)
- Принимаем Парацетамол или Ибупрофен. Также помним, что нужно поддерживать в помещении влажный и прохладный воздух.
Что насчёт антибиотиков?
Антибиотики пригодятся только в случае присоединения бактериальной инфекции. Как это понять?
1. Тяжелое течение болезни с первых дней: высокая температура (выше 39 градусов), обильные гнойные выделения из носа, лицевые боли, особенно касается односторонних, которые плохо купируются анальгетиками.
2. Вирусное заболевание обычно проходит примерно за 10 дней. При отсутствии улучшений – обращайтесь к врачу.
3. При резком ухудшении симптомов на 5-6 день – следует поднять вопрос антибактериальной терапии на приёме.
4. Часто у детей острый риносинусит (ОРС) сопровождается кашлем, из-за того, что слизь стекая из носа в глотку раздражает кашлевые рецепторы. Но кашель помогает организму очищать верхние дыхательные пути-это важно.
Чтобы облегчить кашель, нужно пить больше жидкости, рассасывать леденцы (детям старше 4 лет), использовать мёд (детям старше года)
НЕ используйте препараты от кашля. Муколитические средства приводят к увеличению слизи, поэтому не применяются в терапии. Если причина кашля – ОРС, то нет показаний для ингаляций с беродуалом, будесонидом и др.
Разберём группы лекарственных средств:
- Антигистаминные средства помогут пациентам с сопутствующим аллергическим ринитом облегчить состояние. В других случаях применять не нужно.
- Ингаляционные глюкокортикостероиды не используют для лечения ОРС у детей. Если же вы лечите ими другие болезни, то прерывать курс не нужно.
- Некоторые растительные препараты (например, «Синупрет») включили в последние европейские рекомендации по лечению синусита в качестве дополнительных. С их помощью также можно облегчить течение болезни, при этом серьёзных побочных действий не обнаружено. Не являются обязательными.
- Топические антибактериальные препараты («Изофра», «Полидекса») не требуются в борьбе с вирусом и не эффективны, если имеется бактериальный процесс, так как не способны создать необходимую концентрацию препарата. Не нужно использовать.
- Интерфероны, иммуномодуляторы, бактериофаги, бактериальные лизаты, гомеопатия, препараты серебра, физиотерапия – использовать не нужно.
- Прокалывание пазух или пункция – в настоящее время редко проводится. Такую манипуляцию может предложить врач, если имеется выраженный болевой синдром или есть необходимость сделать забор материала на анализ. В других ситуациях верно назначенная антибактериальная терапия справится с заболеванием самостоятельно.
- Промывание носа методом перемещения по Проетцу (кукушка) – не обладает какими-то преимуществами перед промыванием носа солевыми растворами дома. К тому же из- за отрицательного давления могут возникнуть неприятные ощущения в ушах. А если ребёнок не даёт соблюдать технику манипуляции, то есть риск травмы слизистой насадкой, при этом раствор может попасть в верхние дыхательные пути.
Еще статьи
07.02.2023
Как помочь ребенку с атопическим дерматитом?Синусит симптомы. Симптомы синусита
В зависимости от формы течения синусита — острой или хронической — и от его локализации симптомы могут быть разными. Для острого синусита — то есть воспаления пазух носа, которое длится до 3 месяцев, — характерны более выраженные симптомы.
Симптомы острого синусита:
- заложенность носа;
- гнойные выделения из носа (плотная слизь жёлтого или зеленоватого цвета);
- кашель, возникающий из-за скопления слизи в дыхательных путях (часто возникает ночью или утром);
- боль или ощущение распирания в лице;
- головная боль в области лба, висков;
- боль в щеках или в области верхних зубов;
- боль в ушах или в одном ухе;
- заложенность ушей, шум в ушах (тиннитус);
- боль над глазами, отёчность вокруг глаз, нарушение оттока слёз, ухудшение зрения;
- частичная потеря обоняния, вкусовых ощущений (агевзия);
- неприятный запах изо рта;
- неприятный запах в носу;
- повышение температуры;
- утомляемость, общее недомогание.
Хронический синусит обычно сопровождают более стёртые симптомы, некоторые из них могут отсутствовать большую часть времени и возвращаться только в период обострения. Признаки, характерные для хронического синусита, могут быть вызваны многими другими патологиями, поэтому поставить диагноз бывает непросто.
Симптомы хронического синусита:
- ощущение распирания в лице;
- постоянная или эпизодическая заложенность носа;
- стекание слизи по задней стенке глотки;
- кашель из-за скопления слизи в дыхательных путях (часто возникает ночью или утром);
- заложенность ушей, боль или шум в ушах (тиннитус);
- головная боль в области лба, висков;
- боль в щеках или в области верхних зубов;
- частичная потеря обоняния, вкусовых ощущений (агевзия);
- неприятный запах в носу и изо рта;
- боль над глазами, отёчность вокруг глаз, нарушение оттока слёз, ухудшение зрения;
- незначительное повышение температуры тела;
- общее недомогание;
Если на фоне заложенности носа резко повысилась температура, возник отёк в районе глаз и лба, болит голова или шея, нужно срочно обратиться к врачу.
Синусит лечение дома. Лечение острого синусита
Выбор тактики лечения зависит от формы и тяжести острого синусита. Экссудативные синуситы лёгкой и среднетяжёлой степени зачастую лечатся консервативно или методами инвазивного дренирования пазухи.
Консервативное лечение
Цели лечения острого синусита — восстановить проходимость соустья воспалённой пазухи и предупредить орбитальные и внутричерепные осложнения. Для этого в первые дни простуды, но не более семи дней, применяют сосудосуживающие средства, а также увлажняют и орошают слизистую оболочку полости носа физиологическим раствором (хлоридом натрия 0,9 %).
Такие мероприятия препятствуют блокаде соустья и способствуют движению слизи на поверхности реснитчатого эпителия, а значит не дают бактериям размножаться.
Интраназальные глюкокортикостероиды (ИнГКС) уменьшают отёк слизистой и образование слизи и гноя (экссудата). За счёт этого улучшается носовое дыхание и восстанавливается отток экссудата из пазух. Могут применяться как монотерапия при лёгких формах и в комплексе с другими препаратами в более тяжёлых случаях.
Применять антибиотики в первые семь дней нецелесообразно. Показанием для антибиотикотерапии является только бактериальный синусит. Этот диагноз ставится врачом на основании жалоб, анамнеза, данных объективного, дополнительных методов обследования и дифференциальной диагностики.
Дренирование пазухи
К инвазивным методам дренирования пазухи относятся:
- пункция;
- использование синус-катетера «ЯМИК»;
- баллонная синусотомия — расширение естественного соустья.
Пункция верхнечелюстной пазухи проводится через нижний носовой ход иглой Куликовского.

Затем содержимое пазухи удаляют, промывая её шприцом с физиологическим или антисептическим раствором.
Лобную пазуху чаще прокалывают тонкой иглой через глазничную стенку, реже производят трепанопункцию — отверстие создаётся через переднюю стенку бормашиной или инструментами для сверления кости (трепанами).
Курс лечения состоит из нескольких пункций, поэтому катетер вводят в пазуху в среднем на 10 дней.
Пункция околоносовой пазухи — это инвазивный метод, связанный с риском серьёзных осложнений. Его альтернативой является применение синус-катетера «ЯМИК». Устройство изобретено российским оториноларингологом В.С. Козловым.
Катетер вводится в полость носа до носоглотки. Заполненные воздухом камеры создают отрицательное давление, которое способствует дренированию пазух носа.

Все инвазивные процедуры проводятся после аппликационной анестезии и анемизации полости носа.
Пункция верхнечелюстной пазухи связана с риском проникновения иглы в мягкие ткани щеки, глазницу и крылонёбную ямку. Также при процедуре может повредиться устье носослёзного канала, возникнуть кровотечение, а при попытке продувания пазухи в кровеносные сосуды может проникнуть воздух.
Трепанопункция лобной пазухи может осложниться повреждением её задней стенки и развитием внутричерепных осложнений.
К неинвазивным методам дренирования относится промывание носа по Проетцу («кукушка»). При процедуре антисептический раствор нагнетают шприцом в одну ноздрю и удаляют электроотсосом из другой. Часто применяют при лечении синусита у детей.
Хирургическое лечение
Показано при орбитальных или внутричерепных осложнениях, а также при продуктивной форме острого синусита, чаще возникающей при одонтогенном синусите.
Хирургическое лечение острого синусита включает:
- Вскрытие пазухи через переднюю стенку.
- Удаление патологического содержимого.
Реабилитационный период длится около 14 дней.
Гайморит и синусит лечение. Верхнечелюстной синусит: симптомы и лечение
Из этой статьи Вы узнаете:
- что такое острый и хронический синусит,
- как распознать симптомы синусита,
- причины заболевания,
- как лечить синусит у взрослых.
Статья написана врачом с опытом в челюстно-лицевой хирургии.
Синусит (от лат. sinusitis) – это воспаление слизистой оболочки, которая выстилает изнутри придаточные пазухи носа. Воспаление может локализоваться только в одной из пазух, либо сразу в нескольких. Чаще всего воспалению подвержены верхнечелюстные синусы (гайморовы пазухи), которые расположены в проекции верхушек корней 5-6-7 зубов с каждой стороны верхней челюсти. Такое заболевание принято называть терминами – верхнечелюстной синусит или гайморит (рис.2).
Синусит (помимо верхнечелюстных пазух) может также локализоваться в лобных пазухах, клиновидных пазухах, а также в ячейках решетчатой кости. Для его обозначения в этих случаях используются термины – фронтит, сфеноидит и этмоидит, соответственно. Однако, чаще всего пациентам приходится сталкиваться именно с верхнечелюстным синуситом, что связано прежде всего с некоторыми анатомическими особенностями верхнечелюстных пазух.
Схема придаточных пазух носа –
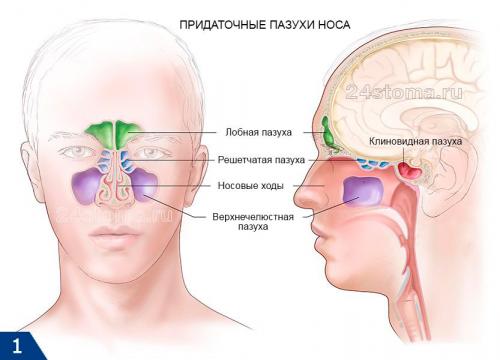
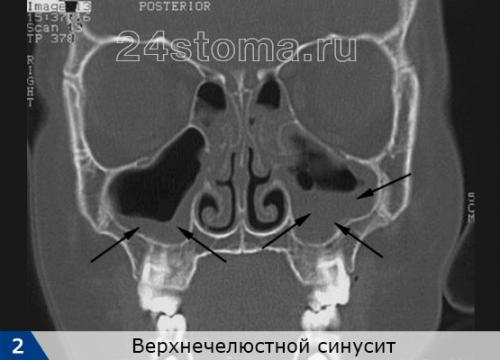
В этой статье мы прежде всего рассмотрим верхнечелюстной синусит – симптомы и лечение у взрослых, расскажем о современных методах диагностики и терапии (компьютерной томографии, эндоскопической эндоназальной гаймороскопии, а также о современных радикальных методах лечения, например, эндоскопической гайморотомии и других).
Что представляют из себя верхнечелюстные пазухи –
Таких пазух две (по одной с каждой стороны верхней челюсти). Средний размер верхнечелюстных пазух у взрослого: от 2,5 до 3,5 см – в ширину, от 3,6 до 4,5 см – в высоту, от 3,8 до 4,5 см – в глубину. Заполнены пазухи воздухом, а внутренняя их поверхность выстлана слизистой оболочкой. На рис.3 вы можете увидеть, что верхняя костная стенка пазухи является одновременно нижней стенкой глазницы, а дно каждой пазухи – отделено от верхушек корней 5-6-7 зубов лишь тонким слоем костной ткани (в среднем от 1 до 3 мм).
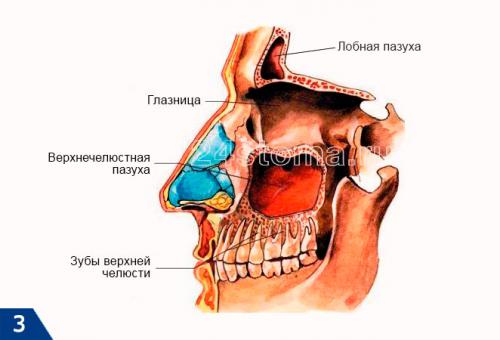

Важно, что верхнечелюстные пазухи имеют сообщение с носовыми ходами (при помощи специальных соустий, т.е. отверстий). Благодаря этим отверстиям происходит постоянное физиологическое очищение пазухи от слизи и слущенных эпителиальных клеток. Тем не менее, именно наличие таких соустий и близость пазухи к верхушкам корней зубов верхней челюсти – и определяет основные причины развития верхнечелюстных синуситов у взрослых и детей.
Причины верхнечелюстного синусита –
Основные причины развития верхнечелюстного синусита можно разделить на 3 группы (в порядке убывания):
- острые и хронические воспалительные заболевания носа,
- очаги воспаления у корней верхних зубов,
- переломы верхней челюсти и скуловой кости.
Чаще всего развитие верхнечелюстного синусита происходит на фоне насморка при острых инфекционных заболеваниях (например, при ОРВИ и гриппе), а также на фоне хронического ринита. На эти причины приходится порядка 62% всех случаев заболевания. При этом, чаще всего воспаление возникает при наличии предрасполагающих факторов, например, искривленной носовой перегородки, при нарушения проходимости носовых ходов, либо на фоне аллергического ринита или полипозных разрастаний в носовых ходах. Не менее важную роль играет проходимость соустий, соединяющих верхнечелюстные пазухи с полостью носа, через которые происходит процесс физиологического очищения пазух.
Вторая большая группа причин – это причины одонтогенного происхождения (т.е. связанные с зубами). Примерно в 32% случаев развитие верхнечелюсного синусита связано с воспалительными очагами у верхушек корней 5-6-7 зубов верхней челюсти. Дело в том, что дно верхнечелюстных пазух находится всего в 1-3 мм от верхушек корней этих зубов, и поэтому при возникновении очага воспаления у верхушки корня – воспаление может затронуть и слизистую оболочку пазух (рис.5).

Одонтогенный верхнечелюстной синусит может также развиться – 1) при ошибках при пломбировании корневых каналов, когда пломбировочный материал выводится за верхушку корня, 2) в результате проталкивания инфицированной пульпы за верхушку корня при лечении пульпита и периодонтита, 3) при возникновении перфорации верхнечелюстной пазухи, допущенной во время удаления боковых зубов верхней челюсти, 4) как осложнение при имплантации зубов в боковых отделах верхней челюсти.
Важно : у большой группы пациентов могут одновременно быть и риногенная, и одонтогенная причины развития синусита. Например, в области верхушек корней 5-6-7 верхних зубов у пациента могут быть очаги хронического воспаления, которые сами по себе не вызывали воспаления слизистой оболочки верхнечелюстных пазух. Но в случае развития ОРВИ происходит развитие не только острого насморка (затрудняющего отхождения слизистого секрета из верхнечелюстных пазух), но и активизация воспалительных очагов в области верхушек корней зубов. Сочетание этих факторов во много раз повышает риск развития синусита у пациента.
Что хуже синусит или гайморит. Чем отличается риносинусит от гайморита, синусита и ринита?
Впервые столкнувшись с незнакомым термином на приеме у врача, пациенты часто интересуются – риносинусит это тот же гайморит или нет? А еще есть созвучные диагнозы – синусит и ринит. Вообще ничего не понятно. Давайте разбираться.
Ринит – это воспаление слизистой оболочки носа, а синусит – придаточных пазух носа или синусов. Ранее считалось, что это два разных заболевания, при чем синусит является осложнением ринита. Однако в настоящее время эти два заболевания объединили термином “риносинусит” , что вполне оправдано, ведь придаточные пазухи носа соединены с полостью носа соустьями, а слизистая оболочка этих структур имеет одинаковое строение, общее кровоснабжение и иннервацию. Поэтому при воспалении слизистой оболочки носа неизбежно воспаляется и слизистая оболочка синусов.
Что же касается гайморита, то этот “народный” термин, на самом деле имеет более узкое значение, и не обозначает воспаление любой пазухи, как это считают обыватели. На самом деле – это одна из форм синусита, которая предполагает воспаление только лишь верхнечелюстных (гайморовых) пазух.
Получается, что риносинусит объединяет два заболевания – ринит и синусит. А гайморит является одним из вариантов риносинусита.
Околоносовые пазухи или синусы
Для того, чтобы понять, почему современная медицина рассматривает слизистую оболочку носа и околоносовых пазух как единое целое, необходимо несколько слов сказать о строении и функциях этих структур.
Околоносовые синусы – это воздухоносные полости, расположенные в костях черепа и сообщающиеся с носом через соустья. Они необходимы для уменьшения массы лицевого скелета, термоизоляции, увлажнения и согревания вдыхаемого воздуха. Также синусы выполняют функцию барорецепции, то есть они могут реагировать на изменение атмосферного давления. В связи с этим некоторые люди ощущают дискомфорт или даже боль в области синусов при авиа перелетах или путешествиях в горы.
Различают парные верхнечелюстные (гайморовы) пазухи, лобные пазухи, решетчатый лабиринт и клиновидную пазуху.
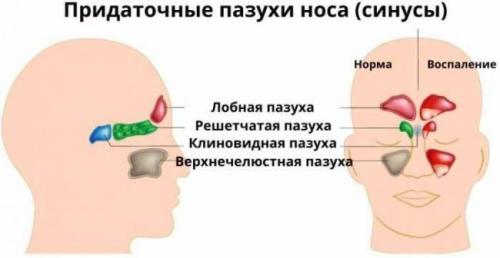
Воспаление слизистой оболочки каждой пазухи имеет свое название:
- Гайморит – верхнечелюстная или гайморова пазуха
- Фронтит – лобная пазуха
- Этмоидит – решетчатая пазуха
- Сфеноидит – клиновидная пазуха .
Воспаление всех пазух одновременно (к счастью, это бывает довольно редко) называют пансинусит .
Как видите, в медицине не принято называть воспалительное заболевание слизистой любого синуса гайморитом. Это – один из вариантов синусита, а точнее риносинусита, так как слизистая оболочка носа при гайморите также воспалена и отечна.
Причины риносинусита
Главная причина риносинусита заключается в нарушении физиологической работы слизистой оболочки. В норме она вырабатывает слизь, которая содержит специальные компоненты для защиты от микроорганизмов и частичек пыли, которые мы вдыхаем вместе с воздухом. Кроме того, слизистая оболочка носа и околоносовых пазух содержит клетки с ресничками, функция которых заключается в продвижении чужеродных агентов из синусов в полость носа, а оттуда – наружу. Наверняка, вы обращали внимание на то, что даже если мы не болеем, в носу всегда содержится небольшое количество слизи.
Кроме того, слизистая оболочка верхних дыхательных путей имеет достаточное количество иммунных клеток, которые также стоят на страже нашего здоровья.
Если бы не было этих механизмов защиты, то мы постоянно бы болели инфекционными болезнями.