Лекарственное и токсическое поражение печени. Клинические рекомендации EASL по лекарственному поражению печени 2019 год
- Лекарственное и токсическое поражение печени. Клинические рекомендации EASL по лекарственному поражению печени 2019 год
- Поражение печени при ковид.
- Сколько длится токсическое поражение печени. Диагностика в клиническом госпитале на Яузе
- Лекарственное поражение печени лечение. Опыт лечения лекарственного поражения печени
- Токсическое поражение печени симптомы. Симптомы цирроза печени
- Токсическое поражение печени лечение. Текст научной работы на тему «Токсические поражения печени: пути фармакологической коррекции»
Лекарственное и токсическое поражение печени. Клинические рекомендации EASL по лекарственному поражению печени 2019 год
Перевод Клинических рекомендаций EASL по лекарственному поражению печени 2019 год выполнен врачами Гастроэнтерологического центра «Эксперт» Куликовой Юлией Ринатовной, Уховой Марией Владимировной и Ковалевой Светланой Игоревной.
Эпидемиология
Демография и лекарственные препараты
Определить истинную распространенность лекарственного поражения печени сложно. Несмотря на растущую осведомленность о гепатотоксичности, доступность менее токсичных альтернативных лекарственных препаратов, рост количества рекомендаций и ассортимента доступных фармакологических средств, абсолютная частота лекарственных поражений печени не уменьшается, в соответствии с растущим числом назначений и ассортиментом доступных фармакологических средств (14–16.) Большая доля лекарственной гепатотоксичности возникает в результате назначения препаратов в соответствии с рекомендациями, что является достаточно специфичным. Как следствие, распространенность и частота большинства побочных эффектов лекарств, таких как гепатотоксичность, до сих пор известна лишь частично.
Клинические испытания дают достоверную информацию о повышении печеночных показателей и лекарственного повреждения печени, если частота побочного эффекта высокая. Тем не менее, такие исследования, как правило, включают в себя ограниченное число пациентов и поэтому недостаточны для выявления таких редких побочных эффектов, как идиосинкразическая гепатотоксичность. Следовательно, большая часть данных представлена ретроспективными исследованиями баз данных из центров фармнадзора и/или фармацевтических компаний с целью определения наиболее часто ассоциированных с ней лекарств и их клинических характеристик. Из-за ретроспективного характера этих исследований становится ясно, что многие «отклонения» упускаются из виду или игнорируются, и обнаруживается только «вершина айсберга». Этиологические исследования острой печеночной недостаточности (ОПН) показали, что лекарства являются основной причиной ОПН в США (17-18), Европе (19-20) и Японии (21). В США и Европе идиосинкразические лекарственные реакции, вызванные обычными лекарствами, являются наиболее распространенной причиной лекарственного поражения печени, в то время как в Азии основной причиной являются традиционные лекарства и биологически активные пищевые добавки (22).
Поражение печени при ковид.
Ключевые слова
КОРОНАВИРУСЫ / ВЫЗЫВАЮЩИЕ РЕСПИРАТОРНЫЙ СИНДРОМ / ЗАБОЛЕВАНИЕ / ВЫЗВАННОЕ НОВЫМ КОРОНАВИРУСОМ / ПОРАЖЕНИЕ ПЕЧЕНИ / CORONAVIRUSES THAT CAUSE RESPIRATORY SYNDROME / NOVEL CORONAVIRUS DISEASE / LIVER DAMAGEАннотация научной статьи по клинической медицине, автор научной работы — Ильченко Людмила Юрьевна, Никитин И.Г., Федоров И.Г.
В конце декабря 2019 г. в Китайской народной Республике началась вспышка неизвестной пневмонии, вызванная новым коронавирусом SARS-CoV-2 (severe acute respiratory syndrome coronavirus коронавирус тяжелого острого респираторного синдрома). Всемирная организация здравоохранения 11 февраля 2020 г. присвоила официальное название SARS-CoV-2-инфекции, COVID-19 («CoronaVirus Disease 2019» заболевание , вызванное новым коронавирусом 2019). Пневмония является ведущей клинической формой COVID-19. Однако по мере распространения пандемии COVID-19 и анализа клинических данных у заболевших стали выделять симптомы, не характерные для «аномальной» пневмонии. Описаны неврологические проявления, изменения кожи, поражения глаз и др. Внелегочное присутствие SARS-CoV-2 обнаружено также в холангиоцитах. Среди возможных факторов повреждения печени рассматривается вирус-индуцированное влияние, системное воспаление («цитокиновый шторм»), гипоксия, гиповолемия, гипотония при шоке, лекарственная гепатотоксичность и др. У 14-53% пациентов с COVID-19 могут регистрироваться изменения биохимических показателей, которые, как правило, не требуют медикаментозной коррекции. Весьма редко развивается острый гепатит. Однако особое внимание следует уделять пациентам с COVID-19, относящимся к группе риска перенесшим трансплантацию печени, получающим иммуносупрессанты, а также в случаях декомпенсации цирроза, развитии острой печеночной недостаточности на фоне хронической, гепатоцеллюлярной карциномы, при проведении противовирусной терапии. Необходим постоянный обмен и открытый доступ к научным данным, новым технологиям, обновляющимся руководствам.An outbreak of unknown pneumonia, caused by the novel severe acute respiratory syndrome coronavirus (SARS-CoV-2), was reported in China at the end of December 2019. On February 11, 2020, the World Health Organization officially named SARS-CoV-2 infection COVID-19 (Coronavirus Disease 2019). The most common clinical manifestation of COVID-19 is pneumonia. However, with the spread of the COVID-19 pandemic and analysis of clinical data, symptoms that are not characteristic of “atypical” pneumonia have been identified in patients. Neurological symptoms, skin and eye damage, etc., are described. The extrapulmonary presence of SARS-CoV-2 was also detected in cholangiocytes. Virus-induced effects, systemic inflammation (“cytokine storm”), hypoxia, hypovolemia, hypotension in shock, drug-induced hepatotoxicity, etc., are considered possible factors of liver damage . In 14-53 % of COVID-19 patients, changes in biochemical parameters, which usually do not require drug therapy, can be recorded. Acute hepatitis is very rare. However, special attention should be given to COVID-19 patients at risk: after liver transplantation; receiving immunosuppressants and antiviral drugs; and in cases of decompensated cirrhosis, acute-on-chronic liver failure, and hepatocellular carcinoma. Constant data sharing and open access to research data, new technologies, and up-to-date guidelines are required.
Сколько длится токсическое поражение печени. Диагностика в клиническом госпитале на Яузе
 Диагностика поражений печени в клиническом госпитале на Яузе направлена в первую очередь на установление причины, повлекшей за собой токсическое отравление печени. Для этого с пациентом проводится беседа, в ходе которой выясняется, какие лекарства употреблял пациент, в каких условиях работает, злоупотребляет ли он алкоголем, подвергался ли он воздействию каких-либо иных токсичных веществ, в каких дозах вещество попадало в организм и т.п.
Диагностика поражений печени в клиническом госпитале на Яузе направлена в первую очередь на установление причины, повлекшей за собой токсическое отравление печени. Для этого с пациентом проводится беседа, в ходе которой выясняется, какие лекарства употреблял пациент, в каких условиях работает, злоупотребляет ли он алкоголем, подвергался ли он воздействию каких-либо иных токсичных веществ, в каких дозах вещество попадало в организм и т.п.
Для постановки точного диагноза и выбора наиболее подходящей схемы лечения пациента направляют на обследование, которое состоит из лабораторной и инструментальной диагностики.
Лабораторная диагностика включает:
- биохимический анализ крови;
- общий анализ крови.
Общий анализ крови позволяет оценить состояние организма в целом, тогда как биохимическое исследование дает развернутую картину функционального состояния печени, почек, поджелудочной железы, часто также страдающих при отравлении. Особое внимание здесь уделяется уровню ферментов печени и их соотношению. Оцениваются общий, прямой и свободный билирубин, аспартатаминотрансфераза, аланинаминотрансфераза, холинэстеразы, альбумин, протромбиновый индекс.
Инструментальная диагностика включает в себя:
- УЗИ органов брюшной полости;
- эзофагогастродуоденоскопию.
- КТ и МРТ;
- фиброэластографию;
- по показаниям — эндоУЗИ.
Все исследования в нашем госпитале проводятся на современном высокоинформативном оборудовании, позволяющем быстро и точно диагностировать поражения печени и определять стадию заболевания.
Лекарственное поражение печени лечение. Опыт лечения лекарственного поражения печени
Резюме
Лекарственные поражения печени (ЛПП) относятся к числу основных нежелательных эффектов фармакотерапии. Вследствие появления на фармацевтическом рынке новых лекарств, роста числа ЛПП, вызванных растительными препаратами и биологически активными добавками, а также расширения рынка иммунобиологических лекарственных средств становятся важнейшими этиологическими факторами повреждения печени. Выбор тактики ведения пациента с ЛПП определяется характером и тяжестью болезни, особенностями применения потенциально гепатотоксического препарата и индивидуальными характеристиками пациента. В патогенезе ЛПП имеются общие звенья, включающие гипоксию, деэнергизацию (дефицит выработки АТФ), повреждение мембран гепатоцитов и угнетение антиоксидантной защиты. Исходя из этого, патогенетическая фармакотерапия и профилактика поражений печени проводятся с применением препаратов, обладающих механизмом действия, направленным на устранение одного или нескольких звеньев патогенеза. Одним из таких препаратов является Ремаксол, в состав которого входят антиоксиданты-антигипоксанты метаболитного типа: естественные метаболиты, субстраты и кофакторы, участвующие в энергетическом обмене. В статье представлен результат применения Ремаксола у пациента с лекарственной гепатотоксичностью. Использование Ремаксола позволило добиться клинической и биохимической ремиссии, предупреждая развитие тяжелых поражений печени, и способствовало сохранению рекомендуемой длительности терапии основного заболевания.
Ключевые слова: лекарственные поражения печени, гепатотоксичность, нежелательные эффекты фармакотерапии, антиоксидант, антигипоксант.
Токсическое поражение печени симптомы. Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
- повышенная утомляемость;
- похудение;
- нарушения сознания и поведения;
- ухудшение аппетита и чувство дискомфорта в животе;
- пожелтение кожи, белковых оболочек глаз и слизистой;
- осветление или обесцвечивание кала;
- потемнение мочи;
- болевые ощущения в животе;
- отёки;

- асцит (скопление жидкости в брюшной полости);
- кровотечения из носа, желудочно-кишечного тракта, дёсен или геморроидальных узлов, а также подкожные кровоизлияния;
- часто возникающие бактериальные инфекции (например, органов дыхания);
- снижение полового влечения;
- кожный зуд.
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
- субиктеричность (желтушность) склер;
- расширение вен брюшной стенки, напоминающее голову медузы;
- венозный шум при выслушивании в эпигастральной области живота (шум Крювелье — Баумгартена);
- серо-коричневатый цвет шеи;
- гинекомастию (увеличение грудных желёз);
- гипогонадизм (у мужчин);
- контрактуру Дюпюитрена (укорочение сухожилий ладоней).
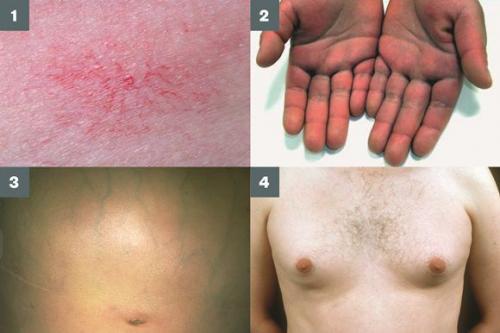
Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Токсическое поражение печени лечение. Текст научной работы на тему «Токсические поражения печени: пути фармакологической коррекции»
0 медицинский
О.М. АНТОНЕНКО, к.м.н., врач-гастроэнтеролог, клинико-диагностический центр «Этерик», Москва
ТОКСИЧЕСКИЕ ПОРАЖЕНИЯ ПЕЧЕНИ:
ПУТИ ФАРМАКОЛОГИЧЕСКОЙ КОРРЕКЦИИ
В настоящее время проблема заболеваний печени, токсического генеза приобретает все большую актуальность в связи с высокими темпами развития химической и фармацевтической промышленности, широким внедрением их продукции во все сферы жизни человека, злоупотреблением алкоголем и его суррогатами.
Ключевые слова: печень, токсины, гепатопротек-торы, эссенциальные фосфолипиды
К токсическим поражениям печени (ТПП) относится широкая группа заболеваний, связанных с гепатотоксическим действием веществ различного происхождения, вызывающих той или иной степени выраженности морфологические изменения ткани печени и связанные с ними обменные нарушения.
Гепатотоксическим эффектом обладают некоторые продукты бытовой химии, пестициды, алкоголь, ряд лекарственных препаратов, вещества промышленного происхождения. ТПП также может возникнуть при отравлении грибами и продуктами, содержащими афлотоксин (перезимовавшее зерно, кукуруза, рис). Следует отметить, что ТПП может развиться независимо от пути проникновения токсического для печени вещества в организм человека - ингаляционного, парентерального или внутреннего.
В зависимости от остроты воздействия фактора и его повреждающей силы ТПП может проявляться в форме массивного некроза гепатоцитов с развитием острой печеночной недостаточности либо в форме хронической интоксикации с постепенным нарастанием дегенеративных изменений в печени.
В острых случаях (типичный пример - отравление бледной поганкой) нередко происходит гибель больного. У выживших же пациентов массивный некроз печени переходит в цирроз.
При хронической интоксикации симптомы ТПП нарастают постепенно. Так, алкогольный цирроз печени, который составляет 50% всех цирроти-ческих изменений органа, как правило, развивается на протяжении 10 и более лет.
ТПП, ВЫЗВАННЫЙ ПРОМЫШЛЕННЫМИ И БЫТОВЫМИ ЯДАМИ
К бытовым и промышленным ядам, вызывающим поражение печени относят:
■ хлорированные углеводороды (хлористый метил, хлороформ, четыреххлористый углерод, дихлорэтан и др.);
■ хлорированные нафталины и дифенилы (гало-вакс);
■ бензол и его производные (нитробензол, толуол, тринитротолуол, анилин и др.);
■ металлы и металлоиды (свинец, ртуть, золото, фосфор, мышьяк и др.).
Все эти вещества биотрансформируются гепа-тоцитами путем деструкции или окисления.
При отравлении гепатотоксическими веществами, применяющимися в промышленности и быту, возникают разнообразные по своим проявлениям клинические симптомы, вызывающие определенную трудность в диагностике. Для своевременного выявления причины заболевания печени и определения токсического фактора лечащему врачу необходимо:
■ установить возможное гепатотоксическое вещество на основании анализа характера производственного процесса;
■ отследить аналогичные симптомы поражения у других лиц;
■ тщательно проанализировать предшествующий анамнез больного;
■ оценить клиническую симптоматику и данные лабораторных исследований.