Острый гайморит код по мкб 10 у взрослых. Диагностика мигрени
Острый гайморит код по мкб 10 у взрослых. Диагностика мигрени
В отличие от многих других неврологических заболеваний у подавляющего большинства пациентов с мигренью для установления диагноза не требуется проведения дополнительных специальных методов исследования. Диагностика мигрени базируется на сведениях, которые врач-невролог получает при сборе анамнеза и изучении жалоб пациента, сопоставляя их с диагностическими критериями болезни, которые в настоящее время называются «определенными», или точными, что предполагает однозначность их трактовки, т.е. сводит к минимуму возможность их альтернативной интерпретации. Наличие точных, или «определенных», критериев диагностики позволяет достичь универсального подхода к диагностике головных болей, а следовательно, «общаться на одном профессиональном языке». Ниже представлены диагностические критерии мигрени без ауры.
Диагностические критерии мигрени без ауры (Международная классификация головной боли, 2-е издание, 2003 г.)
- По меньшей мере 5 приступов, отвечающих критериям В-D.
- Продолжительность приступов 4-72 ч (без лечения или при неэффективном лечении).
- Головная боль имеет как минимум две из следующих характеристик:
- односторонняя локализация,
- пульсирующий характер,
- интенсивность боли от средней до значительной,
- головная боль ухудшается от обычной физической активности или требует прекращения обычной физической активности (например, ходьба, подъем по лестнице).
- Головная боль сопровождается как минимум одним из следующих симптомов:
- тошнота и/или рвота,
- фотофобия или фонофобия.
- Не связана с другими причинами (нарушениями).
Пансинусит мкб. Классификация и стадии развития острого синусита
По форме:
1. Экссудативные (с образованием жидкости в пазухе):
- серозный — прозрачное отделяемое негнойного характера;
- катаральный — утолщение слизистой оболочки из-за отёка с минимальным отделяемым;
- гнойный.
2. Продуктивные (с утолщением слизистой оболочки):
- пристеночно-гиперпластический — утолщение слизистой оболочки из-за увеличения числа клеток эпителия или стромы;
- полипозные.
По причине:
- Травматические.
- Вирусные.
- Бактериальные.
- Грибковые — зачастую вызваны Aspergillus и Mucorale s, которые распространились в полость черепа. Для пациентов с ослабленным иммунитетом, например при ВИЧ-инфекции , характерно молниеносное течение, как правило, с летальным исходом.
- Одонтогенные — обычно односторонние верхнечелюстные синуситы, инфекция распространяется в области корней зубов и прилежащих тканей. К их развитию могут привести кариес , пульпит , периостит и остеомиелит.
- Аллергические.
- Смешанные.
- Септические и асептические.
По локализации:
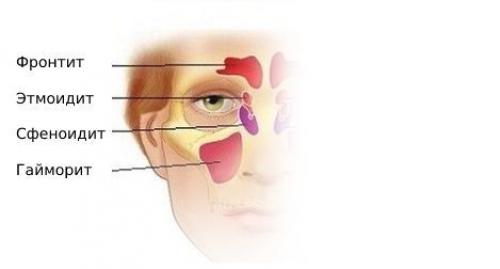
- гайморит — воспаление слизистой оболочки верхнечелюстной пазухи;
- фронтит — воспаление слизистой оболочки лобной пазухи;
- этмоидит — воспаление слизистой оболочки ячеек решётчатого лабиринта;
- сфеноидит — воспаление слизистой оболочки клиновидной пазухи;
- полисинусит — одновременное поражение нескольких пазух;
- пансинусит — одновременное двустороннее поражение всех пазух носа;
- гемисинусит — поражение всех пазух носа с одной стороны.
У детей воспаление в пазухах носа зависит от формирования воздухоносной полости (пневматизации) и связано с возрастом. С рождения клинически значимыми являются воздухоносные полости решётчатого лабиринта и верхнечелюстной пазухи. Лобные и клиновидные пазухи достигают достаточного размера в среднем к 8-ми годам. Но эти возрастные периоды вариабельны.
По характеру течения:
- острый — болезнь длится не более четырёх недель, после выздоровления симптомы полностью исчезают;
- рецидивирующий острый — до четырёх эпизодов синусита в год, периоды между обострениями продолжаются не менее восьми недель.
По тяжести течения:
- лёгкая форма;
- среднетяжёлая;
- тяжёлая.