Постковидный синдром: проблемы и решения для врачей-оториноларингологов
- Постковидный синдром: проблемы и решения для врачей-оториноларингологов
- Связанные вопросы и ответы
- Что такое постковидный синдром
- Как часто встречается постковидный синдром у пациентов
- Какие симптомы могут быть связаны с постковидным синдромом
- Как врачи-оториноларингологи могут диагностировать постковидный синдром
- Какие методы лечения используются для лечения постковидного синдрома у пациентов
- Как постковидный синдром влияет на работу врачей-оториноларингологов
- Какие особенности постковидного синдрома могут быть связаны с оториноларингологией
Постковидный синдром: проблемы и решения для врачей-оториноларингологов
Есть разница между понятиями Long-COVID и «постковидный синдром». Если симптомы появились во время или после инфекции, сохраняются более 12 недель и не объясняются альтернативным диагнозом, то можно говорить о наличии постковидного синдрома.
Постковидный синдром входит в понятие Long-COVID, которое включает затяжное течение острого периода до 12 недель и проявление последствий, в том числе неврологических, спустя 12 недель. К сожалению, сложно определить, сколько времени этот постковидный синдром (а сейчас появился отдельный термин «постковидный неврологический синдром») будет продолжаться. Изначально предполагалось, что речь пойдет о годе. Сейчас обсуждается вероятность затяжного течения — те или иные симптомы у пациента могут сохраняться до 2–3 лет.
К слову, возможны разнообразные проявления. Ни пациенты, ни врачи до конца не способны предсказать, какие симптомы могут возникнуть на 14-й, 15-й, 16-й неделе после начала заболевания. Long-COVID рассматривается как мультисистемное заболевание, иногда возникающее даже после легкого течения. Постковидный синдром получил еще и название «синдром дальнобойщика»: по аналогии с водителем большегруза, который едет по длинному незнакомому пути и не всегда знает, что будет за поворотом.
Основные Проявления Проявления постковидного синдрома достаточно многообразны:
- приступы патологической слабости,
- одышка,
- нарушения обоняния и вкуса,
- резкое снижение толерантности к физической нагрузке,
- нарушение артериального давления,
- нарушение терморегуляции,
- астения,
- нарушение цикла сон/бодрствование,
- головокружения и головные боли,
- неустойчивое эмоциональное состояние,
- скованность в груди,
- нарушение стула,
- нарушение сердечного ритма,
- ухудшение аппетита,
- боли в мышцах и др.
Среди основных проявлений большой блок занимают болевые синдромы (мышечные, суставные, головные), а также когнитивные нарушения (неспособность концентрации внимания, нарушения памяти). Последние в научной литературе получили название «мозговой туман» (brain fog). Здесь применяется отдельный вид медицинской когнитивной реабилитации.
Связанные вопросы и ответы:
Вопрос 1: Что такое постковидный синдром
Постковидный синдром – это состояние, которое возникает у пациентов после перенесённого COVID-19. Оно характеризуется длительными симптомами, которые могут сохраняться в течение нескольких недель или месяцев после выздоровления от вируса. У большинства пациентов постковидный синдром проявляется в виде хронической усталости, недомогания, головных болей, а также проблем с дыханием и сердечно-сосудистой системой.
Вопрос 2: Как врач-оториноларинголог может помочь пациентам с постковидным синдромом
Врач-оториноларинголог может помочь пациентам с постковидным синдромом, проводя диагностику и лечение проблем, связанных с ушами, носом и горлом. Он может оценить состояние слуха, вести терапию для улучшения дыхания и облегчения симптомов, а также проводить лечение для устранения воспаления и инфекций, возникающих в результате COVID-19.
Вопрос 3: Какие проблемы уха могут возникнуть у пациентов с постковидным синдромом
Пациенты с постковидным синдромом могут испытывать проблемы со слухом, такие как потеря слуха, шум в ушах и дисбаланс. Эти проблемы могут быть вызваны воспалением или инфекцией, связанной с COVID-19, или же являться следствием иммунологической реакции организма на вирус.
Вопрос 4: Как врач-оториноларинголог может диагностировать проблемы со слухом у пациентов с постковидным синдромом
Врач-оториноларинголог может диагностировать проблемы со слухом у пациентов с постковидным синдромом, проводя тесты слуха, такие как тесты прослушивания, тесты упругости среднего уха и тесты электронной кохлеарной импульсации. Эти тесты помогают определить степень потери слуха и её причины.
Вопрос 5: Какие методы лечения используются для улучшения слуха у пациентов с постковидным синдромом
Для улучшения слуха у пациентов с постковидным синдромом могут быть использованы различные методы лечения, такие как аудиологические тренировки, применение слуховых аппаратов и кохлеарных имплантатов, а также медикаментозные и немедикаментозные методы лечения воспаления и инфекций.
Вопрос 6: Какие проблемы с носом и горлом могут возникнуть у пациентов с постковидным синдромом
Пациенты с постковидным синдромом могут испытывать проблемы с носом и горлом, такие как насморк, заложенность носа, боли в горле и проблемы с дыханием. Эти симптомы могут быть вызваны воспалением или инфекцией, связанной с COVID-19, или же являться следствием иммунологической реакции организма на вирус.
Вопрос 7: Как врач-оториноларинголог может диагностировать проблемы с носом и горлом у пациентов с постковидным синдромом
Врач-оториноларинголог может диагностировать проблемы с носом и горлом у пациентов с постковидным синдромом, проводя осмотр носа и гортани, а также используя инструменты, такие как эндоскопия и рентгенография, для оценки состояния слизистых оболочек и структур носа и гортани.
Вопрос 8: Какие методы лечения используются для облегчения симптомов у пациентов с постковидным синдромом
Для облегчения симптомов у пациентов с постковидным синдромом могут быть использованы различные методы лечения, такие как медикаментозные и немедикаментозные методы лечения воспаления и инфекций, а также аэразольная терапия, физиотерапия и гигиенические мероприятия для улучшения дыхания и облегчения боли в горле.
Что такое постковидный синдром
Постковидный синдром — это комплекс симптомов, которые остаются у человека после перенесенной коронавирусной инфекции. Набор этих проявлений многообразен, у каждого пациентапреобладает своя симптоматика:
- утомляемость при ранее хорошо переносимой нагрузке;
- ухудшение аппетита;
- регулярные головные боли;
- снижение концентрации внимания;
- бессонница ночью и сонливость днем;
- ухудшение памяти;
- заторможенность, снижение работоспособности;
- одышка;
- учащенное сердцебиение;
- колебания артериального давления;
- тошнота;
- диарея или запоры;
- повышение уровня сахара крови;
- выпадение волос и ломкость ногтей.
По преобладающей группе симптомов у переболевших коронавирусной инфекциейвыделяют несколько вариантов постковидного синдрома:
- неврологический — нарушения функции центральной и периферической нервной системы, психики;
- дыхательный — одышка, приступы удушья, кашель;
- сердечный — дискомфорт в области сердца, колебаний давления;
- желудочно-кишечный — боли в желудке и расстройство кишечника;
- почечный — нарушение функций почек;
- эндокринологический — гормональные изменения, нарушение работы поджелудочной и щитовидной желез;
- ипохондрический — без явно выраженной симптоматики, но с серьезным беспокойством пациента о своем здоровье;
- ревматический — боли в мышцах и суставах;
- дерматологический — кожная сыпь, выпадение волос и ломкость ногтей.
Механизм развития постковидного синдрома связан с непосредственным действием коронавируса на организм, а также с ответом иммунной и сосудистой систем на инфекцию.
- Вирус повреждает практически все клетки организма человека.Страдают легочная ткань, эпителий сосудов и сердца, слизистая желудочно-кишечного тракта, нервные клетки, почки. В ответ на внедрение коронавируса возникает гиперреакция иммунной системы.Активное выделение иммунных белков приводит к развитию аутоиммунного воспаления. Вирус вызывает острое воспаление эпителия всех сосудов, вплоть до мельчайших капилляров.Это приводит к изменению текучести крови, повышает вероятность формирования тромбов. Закупорка мелких и средних сосудов ведет к нарушению функции органов.
Продолжительность постковидного периода у каждого своя — от одного месяца до полугода, или даже года. Длительность зависит от изначального состояния здоровья человека, тяжести коронавирусной инфекции, объема лечения и реабилитации.
Диагноз «постковидный синдром» выставляютпо следующим критериям:
- симптомы появляются сразу после острой коронавирусной инфекции;
- нет связи симптоматики с другими причинами — влиянием окружающей среды, профессиональных вредностей, или хроническими заболеваниями;
- патологическое состояние продолжается месяц и более без положительной динамики.
Диагностика постковидного синдрома включает:
- осмотр специалистов – терапевта, невролога, кардиолога, пульмонолога;
- анализы крови – общеклинический, исследование свертываемости;
- электрокардиография, рентген легких, ультразвуковое исследование брюшной полости.

Как часто встречается постковидный синдром у пациентов
Пациенты с сердечно-сосудистыми заболеваниями особенно часто сталкиваются с осложнениями после COVID-19, но вирус может повредить сердечно-сосудистую систему и у здоровых людей. Среди последствий перенесённого заболевания врачи отмечают: — Внутрисосудистое воспаление, провоцирующее тромбы и отложение холестерина на внутренних стенках сосудов, а также образование микротромбов в их просвете. — Нарушения сердечного ритма и учащённое сердцебиение. Исследователи предполагают, что это может быть связано с поражением вегетативной нервной системы. — Воспаление и повреждения сердца. COVID-19 ухудшает снабжение органов кислородом и питательными веществами. Нехватка кислорода вызывает повреждения сердечной мышцы и может привести к сердечной недостаточности. — Синдром такоцубо — острая дисфункция миокарда, при которой левый желудочек сердца меняет форму и распухает. Считается, что это заболевание может возникать в ответ на сильный стресс (поэтому его также называют «синдромом разбитого сердца»), но также может быть связано и с воспалением, вызванным иммунным ответом организма на вирус. Симптомы синдрома такоцубо очень похожи на симптомы сердечного приступа — затруднённое дыхание и боль в груди. Во многих случаях повреждения сердца и сосудов после COVID-19 протекают бессимптомно, так что выявить реальное состояние организма и предупредить риски сердечно-сосудистых заболеваний может только лабораторная диагностика.
Какие симптомы могут быть связаны с постковидным синдромом
ПРОГРАММА ДИАГНОСТИКИ И РЕГРЕССА ПОСТКОВИДНОЙ СИМПТОМАТИКИ
Исследовательские группы многих стран по-прежнему работают над точным определением термина и основных симптомов последствий перенесенной коронавирусной инфекции.
Уточнение определений и симптомов будет продолжаться еще долгое время, но уже сегодня результаты наблюдений позволяют многим лечебным учреждениям предложить пациентам качественную медицинскую помощь, направленную на восстановление качества жизни после перенесенного коронавируса.

Долгосрочные симптомы Long COVID (длительный COVID) длятся от 12 недель и дольше, и субъективно по-разному переживаются людьми, перенесшими коронавирусную инфекцию. Некоторые симптомы возникают волнообразно, а некоторые имеют постоянную природу.
По результатам исследований длительного COVID из широкого спектра симптомов выделяются усталость, головные боли, одышка, аносмия (потеря обоняния), мышечная слабость, низкая температура, когнитивная дисфункция, психологическая и социальная дезадаптация разной степени, обострение хронических заболеваний.
Основными причинами возникновения постковидной симптоматики являются вызванные вирусным заболеванием нарушения:
- повреждение тканей органов (клетки легких, сердца, кровеносных сосудов, головного мозга, почек, желудка и кишечника)
- тромбообразование (воспаления оболочек кровеносных сосудов, нарушения свертываемости крови)
- повреждение клеток головного мозга и крупных нервов
- аутоиммунные реакции вследствие чрезмерного иммунного ответа
Практика врачей Клиники «Семейный доктор» активно пополняется постковидными причинами обращения пациентов , из которых специалисты чаще всего выделяют:
- хроническая усталость
- слабость в течение всего дня
- одышка, неполный вдох, тяжесть за грудиной
- головная боль, головокружение, перепады давления
- мышечная и суставная боль
- выпадение волос и ухудшение состояния кожи (ногтей)
- воспалительные процессы в полости рта
- высыпания и обострение кожных реакций
- рассеянность, забывчивость, нарушения сна, тревоги, панические атаки
- расстройства ЖКТ, диарея, нарушение аппетита
- повышение и понижение температуры тела или её скачки
- повышенное потоотделение
- угнетенное настроение, депрессия, грусть
У любого, кто перенес коронавирусную инфекцию, может развиться постковидный синдром.
Восстановительные программы для пациентов основаны на современной доказательной базе и направлены на регресс нарушений, восстановление функций органов и систем, поврежденных в процессе заболевания коронавирусной инфекцией.
Комплексная программа включает широкий перечень лабораторных и инструментальных исследований, а также консультации и медицинское наблюдение врачей-специалистов (терапевт, пульмонолог, кардиолог, невролог, гастроэнтеролог, психотерапевт, физиотерапевт).
Стоимость программы 64 780 руб.
(Check-Up) включает необходимый комплекс лабораторной и инструментальной диагностики, а также консультации врача-терапевта.
Результатом реализации программ является объективная оценка работоспособности функций организма, ремиссия постковидных последствий и эффективная реабилитация.
Стоимость программы 38 920 р.
ПРОВЕРЬТЕ РЕСУРС СВОЕГО ЗДОРОВЬЯ. ВЕРНИТЕ ПРИВЫЧНОЕ КАЧЕСТВО ЖИЗНИ!
Как врачи-оториноларингологи могут диагностировать постковидный синдром
Самая разумная тактика борьбы с последствиями ковида – максимально быстро приступить к реабилитации нервной системы. В зависимости от состояния пациента этим должны заниматься психиатр и невролог. В клинике Исаева большая часть симптомов постковидного синдрома (усталость, тревожность, эмоциональные «качели», депрессия и вегетативный дисбаланс) успешно купируются подключением эффективных психотропов: анксиолитиков, антидепрессантов. Для кровоснабжения и улучшения метаболизма в головном мозге используются ноотропы.
Однако одними только препаратами лечение постковидного синдрома ограничиваться не должно. Наши специалисты добавляют в программу терапии дыхательные упражнения, общеукрепляющие физические нагрузки, нейрогимнастику. Большое внимание в постковидной реабилитации пациентов, перенесших лонг-ковид, уделяется методам современнойи психологической реабилитации.
Для чего необходима психотерапия при постковидном синдроме
Хронический стресс, который пациент испытал во время болезни, карантинных мероприятий и вынужденной социальной изоляции, а также снижение привычного уровня физической активности способствуют развитию когнитивных нарушений или ускоряют снижение когнитивных функций в отсроченном периоде. Также к факторам развития нарушений относится утрата близких, потеря работы и стабильного дохода, пережитый страх. Состояние нервной системы может усугубляться под воздействием психоактивных веществ (алкоголя, наркотиков) – появляются апатия, тревожность, неврозы, навязчивости, нарушается сон, может развиться острый психоз.
Постковидный синдром – рекомендации врачей
При постковидном синдроме клинические рекомендации заключаются в первую очередь в необходимости обращения за профессиональной помощью и недопустимости самолечения, особенно фармацевтического. В клинике Исаева разрабатываются индивидуальные программы психотерапевтической помощи пациентам с постковидным синдромом. Наши специалисты помогают избавиться от легких форм психических и нервных расстройств, и знают, как стабилизировать состояние при тяжелых нарушениях. В клинике ежегодно регистрируются сотни случаев успешного, депрессивного эпизода, тревожности и панических атак.
Диагностика постковидного синдрома: роль врача-оториноларинголога
Врач-оториноларинголог играет важную роль в диагностике и лечении постковидного синдрома. Для этого они используют следующие методы:- Анализ клинической истории пациента
- Физикальное обследование
- Лабораторные тесты (например, определение уровня иммуноглобулинов)
- Диагностические тесты (например, электроэнцефалография, магнитно-резонансная томография)
- Препараты для купирования симптомов (например, анксиолитики, антидепрессанты, ноотропы)
- Дыхательные упражнения
- Общеукрепляющие физические нагрузки
- Нейрогимнастику
- Методы современной психологической реабилитации
Какие методы лечения используются для лечения постковидного синдрома у пациентов
 Изменения верхних дыхательных путей нельзя назвать ведущими в клинике коронавирусной инфекции. Однако пациенты как с острой инфекцией, так и в постковидный период обращаются к врачам-оториноларингологам при клинических проявлениях изменений со стороны лор-органов и верхних дыхательных путей.
Изменения верхних дыхательных путей нельзя назвать ведущими в клинике коронавирусной инфекции. Однако пациенты как с острой инфекцией, так и в постковидный период обращаются к врачам-оториноларингологам при клинических проявлениях изменений со стороны лор-органов и верхних дыхательных путей.
Сейчас используется новая классификация коронавирусной инфекции (NICE), учитывающая постковидную симптоматику: острый COVID-19 (до 4-х недель от начала заболевания); продолжающийся симптоматический COVID-19 (от 4 до 12 недель); постковидный синдром (от 12 недель, необъясним альтернативным диагнозом, меняется со временем, рецидивирует, затрагивает различные органы и системы).
Известно, что острый COVID-19 поражает нижние дыхательные пути, вызывая двустороннюю пневмонию. Коронавирусная инфекция также может поражать верхние дыхательные пути, вызывая специфические и неспецифические симптомы инфекции верхних дыхательных путей, а также симптомы, связанные с вовлечением гортани в воспалительный процесс.
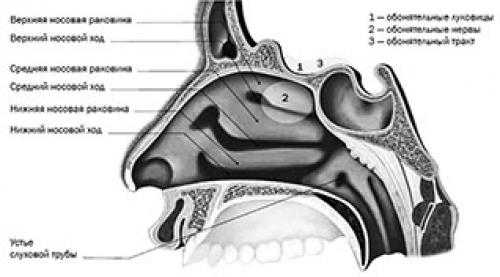
Исследования (международные и белорусские) показали, что ведущими проявлениями лор-патологии у пациентов с острой легкой и средней степенью тяжести COVID-19 были изменение обоняния (87 %), заложенность носа и насморк (84 %), изменение голоса (охриплость) (25–81 %), боль в горле (80 %) и нарушение вкуса (78 %). Среди наиболее ранних симптомов чаще всего наблюдались нарушение обоняния (до 86 %), боль в горле (7–17 %), заложенность носа и насморк (3–4 %), нарушение вкуса (2–19 %) и изменение голоса (1 %).
Симптомы, связанные с изменениями лор-органов, могут быть следствием нейроинвазии вируса SARS-CoV-2 (обонятельная и вкусовая дисфункции), а также воспалительной реакцией слизистой оболочки верхних дыхательных путей на вирусную инфекцию. Одышка, продолжающийся сухой кашель, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), возможно, являлись основной причиной, усугубляющей течение лор-патологии.
Симптомы лонг-ковида могут носить непрерывный, рецидивирующий либо ремиттирующий характер. Лонг-ковид используется как синоним продолжающегося симптоматического COVID-19 (от 4 до 12 недель) и постковидного синдрома (от 12 недель). Некоторые исследователи разделяют постковидный синдром и лонг-ковид, считая первый осложнениями излеченного COVID-19, а второй — хронической персистенцией вируса в организме. Около 20 % случаев лонг-ковида приходится на взрослых в возрасте от 18 до 34 лет без хронических заболеваний.
К врачам-оториноларингологам пациенты обращаются с симптомами, продолжающимися как до, так и свыше 12 недель.
Симптомы, продолжающиеся до 4 недель после перенесенного COVID-19, представлены заложенностью носа и ринореей (28 %), болью в горле (15 %), аносмией (56 %), нарушением вкуса (50 %) или одновременным изменением обоняния и вкуса (9 %) и изменениями голоса (47,1 %).
Симптомы, продолжающиеся до 8 недель , — это заложенность носа и ринорея (15 %), боль в горле (9 %), аносмия (25 %), нарушение вкуса (10 %) или одновременное изменение обоняния и вкуса (23 %), нарушение голоса (15,7 %).
Симптомы, сохраняющиеся до 12 недель , представлены аносмией (6 %), нарушением вкуса (9 %) или одновременным изменением обоняния и вкуса (7 %). Некоторые пациенты с длительным течением COVID-19 испытывают ощущение комка в горле, сухость во рту и нарушение голоса. Исследования показывают статистически достоверную корреляцию дисфонии с утомляемостью голоса (P
Более того, лонг-ковид верхних отделов ЖКТ может нарушить работу верхнего пищеводного сфинктера и усугубить рефлюкс. Часто больные жалуются на появление изжоги, отрыжки, сухого кашля, что негативно сказывается на изменениях голоса. Распространенность ГЭРБ после перенесенного COVID-19 выше, чем в общей популяции. Стресс, тревога и депрессия могут также негативно сказаться на голосе. Постинфекционный астенический синдром может возникать у пациентов трудоспособного возраста (39±15 лет) со среднетяжелым течением инфекции в 63,3 % случаев. У половины пациентов астенические проявления отмечаются через 1 месяц от начала заболевания, а в 40 % случаев — через 2 месяца.
Как постковидный синдром влияет на работу врачей-оториноларингологов
Александр Григоьевич ЧУЧАЛИН,
академик РАН, профессор,
заведующий кафедрой госпитальной терапии
Российского национального исследовательского
медицинского университета
им. Н. И. Пирогова
Одним из вопросов первостепенного значения, к которому в данный момент приковано внимание мирового медицинского сообщества, являются продолжительные симптомы заболевания у пациентов, перенесших новую коронавирусную инфекцию. Крайне важны патофизиологические изменения, происходящие в постковидном периоде, когда уже завершился период вирусемии. У людей, переболевших COVID-19, проявляются различные клинические синдромы:
- признаки изменения в тех или иных органах, приводящие к развитию их дисфункции (сердце, легкие, мозг, печень, почки и др.);
- признаки нарушения ментальной деятельности (нарушение настроения, депрессия, ухудшение сна) и когнитивных функций (например, ухудшение памяти);
- развитие фиброзов легких.Рис. 11. Сладжи, образованные эритроцитами
Публикации данных в отношении пациентов, переболевших COID-19 1,5–2 года назад, демонстрируют остроту этих проблем.
За последние два года в трактовке COVID-19 открылись новые горизонты, известна геномная структура вируса и многое другое. Но в отношении предупреждения заболевания и его эффективного лечения многое неясно. Особенно много вопросов вызывают фиброзные изменения. Как и почему они возникают у человека?
Легочная ткань — воздушная, легкая, но при ковидной инфекции вдруг мгновенно происходят ее изменения, как будто снежная буря налетает на эту легочную ткань, и в течении короткого времени состояние больного человека становится критическим. Происходят драматические явления, называемые в научной медицинской литературе ремодулированием легочной ткани. Изменяется структура альвеол, местоположение бронхов, происходят большие изменения со стороны сосудов. В процесс вовлекается сердечно-сосудистая система, в организме происходят глобальные изменения, которые человека делают критически, очень тяжело больным.
Проблема постковидного периода очень острая. Британские исследователи изучили данные около 48 000 пациентов, госпитализированных с COVID-19, сопоставив их с контрольной группой из общего населения Англии. Они обнаружили, что у пациентов с COVID-19 после выписки из больницы диагностировались чаще серьезные сердечно-сосудистые осложнения, хронические заболевания почек в 2,8 раза, хронические заболевания печени в 1,9 раза и диабет в 1,5 раза чаще в сравнении с населением в целом. Около 29% пациентов с COVID были повторно госпитализированы со средним сроком наблюдения 140 дней, и около 12% умерли после выписки. Эти показатели были в 3,5 раза и 7,7 раза выше, чем в контрольной группе, соответственно .
Инкубационный период заболевания в самом начале распространения COVID-19 в декабре 2019 г., в Ухани составлял 9–10 дней. Затем появились новые штаммы, инкубационный период сокращался. В настоящий момент эпидемическая ситуация связана со штаммами Omicron и Stealth. Приходит вариант Omicron, который классифицируется как ВА3, а на пороге уже субвариант, пока редкий, получивший название BF.7.
Какие особенности постковидного синдрома могут быть связаны с оториноларингологией
Специалисты, занимающиеся лечением пациентов с COVID-19 , считают, что в первый месяц проявляются симптомы, характерные для острой фазы заболевания.
В связи с этим, факт выздоровления пациента не может рассматриваться, как основание для заявления о том, что человек успешно перенес заболевание и выздоровел. Пик заболевания и симптомы, обусловленные влиянием вируса на системы организма, могут продолжаться после выздоровления, даже если анализ был отрицательным.
Повышение температуры тела у больного на 14-21 день болезни является свидетельством того, что поражение легких может продолжаться, тут требуется комплексное лечение.
Если у человека, который выздоровел после COVID-19, проявляются симптомы, характерные для этого заболевания, то врачи фиксируют «длительный COVID», при этом не должно других причин, способных вызвать такие же симптомы.
Постковидный синдром – это симптомы, которые проявились у пациента на пике заболевания или после его окончания и продолжаются в течение 12 и более недель.
Постковидный синдром: симптомы
У человека, столкнувшегося с постковидным синдромом, наблюдаются:
- усталость,
- снижение памяти,
- депрессивное состояние,
- головная боль,
- болевые ощущения в области груди,
- снижение чувствительности рецепторов,
- стойкий кашель,
- одышка.
Также могут возникнуть:
- проблемы с сердцем,
- боли в мышцах,
- деформации кожных покровов,
- болевые ощущения в животе,
- диарея.
