Как убрать покраснение носа после насморка. Симптомы экземы преддверия носа
- Как убрать покраснение носа после насморка. Симптомы экземы преддверия носа
- Раздражение под носом после насморка чем лечить. Внешние причины
- Болячки под носом после насморка. О чем может свидетельствовать зуд в носу
- Как убрать красноту с носа после прыща. Как убрать рубцы от прыщей на лице?
- Покраснение и зуд у крыльев носа. Симптомы себореи В зависимости от локализации заболевания различают себорею кожи головы, волос, лица, туловища. Могут быть генерализованные формы. Также различают сухую и жирную себорею, обусловленную гипо- или гиперфункцией сальных желез соответственно.
- Как убрать красноту с носа в домашних условиях. Патогенез купероза
- Как. убрать покраснение на носу. Классификация розацеа
- Покраснение под носом, как лечить. Определение болезни. Причины заболевания
- Раздражение под носом после насморка у ребенка. Как отличить аллергический насморк от простудного
Как убрать покраснение носа после насморка. Симптомы экземы преддверия носа
Для всех форм болезни характерна этапность развития клинических проявлений – эволюционный полиморфизм. На первой стадии (эритематозной) остро возникает покраснение кожи преддверия носа, отечность, чувство зуда и жжения . В некоторых случаях субъективные ощущения настолько сильны, что приводят к нарушению сна и другим невротическим расстройствам . При прикосновении к пораженным участкам появляется острая боль , в состоянии покоя болевой синдром зачастую отсутствует. При микробной и грибковой формах экземы видны ярко выраженные границы между пораженными и здоровыми тканями, процесс чаще асимметричный.
На 2-3 сутки от начала заболевания на фоне первичных признаков воспаления возникают пустулы и везикулы, заполненные мутной жидкостью – экзема переходит в папуло-везикулезную стадию. Элементы при различных этиопатогенетических вариантах патологии имеют разные характеристики. Их размер варьируется от 1-2 мм до 1 см в диаметре, цвет – от светло-желтого до бурого. Характерная особенность себорейной экземы – сливание пустул и везикул с образованием так называемых «гирлянд» или «колец».
Спустя еще несколько дней начинается стадия мокнутия – элементы кожной сыпи вскрываются, оставляя после себя «серозные колодцы» – специфические эрозии, из которых выделяется умеренное количество экссудата. Последний приводит к мацерации, усиливает воспалительные реакции. Наибольшее количество изъявлений возникает в уголках ноздрей.
Следующая стадия – корковая. Она сопровождается подсушиванием «колодцев», формированием над пораженной кожей гнойных корок или чешуек, экскориаций, лихенификаций. При микробной форме серо-желтые корочки практически полностью покрывают ткани, а на периферии наблюдается выраженное отторжение рогового слоя эпидермиса. При других формах встречаются участки «просветления».
Общая длительность острого экзематозного поражения преддверия носа не превышает 15-20 суток. После этого происходит отторжение корок, заболевание приобретает хроническое течение. Клинически хронизация проявляется инфильтрацией и индурацией кожи вестибулярной части носа, ограниченными очагами повышенной сухости, трещинами. Шелушение, зуд, жжение сохраняются, но становятся менее ощутимыми. При идиопатической экземе образуются вторичные депигментированные или пигментно-васкулярные пятна, постепенно увеличивающиеся в размерах.
Раздражение под носом после насморка чем лечить. Внешние причины
Пересыхание слизистых оболочек носовых путей сопровождается заложенностью носа и образованием плотно прикрепленных к стенкам корочек. Состоят они из слизи, кровяных и гнойных выделений. Корочки в носу нарушают местное кровообращение, что не только повышает вероятность присоединения инфекции, но и негативно отражается на общем самочувствии.
К внешним провоцирующим пересыхание слизистых оболочек носа факторам относят в первую очередь неблагоприятные условия окружающей среды, это:
- Сухая, ветреная погода. В большинстве случаев нарушение секреции слизи в таких регионах возникает у приезжих людей, то есть у тех, кто изначально не адаптирован к местному климату.
- Работа радиаторов отопления и климатических приборов. В зимний период воздух в отапливаемых помещениях пересушенный, слизистые оболочки испытывают недостаток влаги, что и проявляется их сухостью.

Вероятность возникновения патологических изменений в носу в виде сухости, кровяных корочек, дискомфортных ощущений многократно повышается при воздействии на организм нескольких провоцирующих проблему факторов.
Сухость слизистых оболочек может быть временным явлением при нахождении высоко в горах или во время авиаперелета.
В большинстве случаев патология связана с внешними факторами, устранить которые не составит труда. Но сухость в носу может быть следствием и достаточно серьезных заболеваний, которые требуют своевременного и специфического лечения.
Провоцирующие факторы
Сухость в носу и корочки часто появляются:
- Вследствие неправильного использования сосудосуживающих капель. Их длительное и частое использование становится причиной нарушения физиологического образования слизистого секрета;
- У людей, злоупотребляющих алкогольными напитками. Продукты распада алкоголя выводятся из организма и благодаря работе желез внешней секреции. Но при постоянной перегрузки их функции нарушаются, что может стать причиной недостаточного образования секрета.
- При травмировании слизистых оболочек носа, искривлении перегородок, ожоге.
- При постоянном вдыхании средств бытовой химии, особенно тех, которые выпускаются в виде аэрозолей.

Привести к повышенной сухости слизистых оболочек может и бесконтрольное промывание носоглотки. В результате постоянных орошений носа слизистая перестает самостоятельно выполнять часть своих функций и становится подвержена воздействию болезнетворных микроорганизмов.
Болячки под носом после насморка. О чем может свидетельствовать зуд в носу
Если зуд в носу вызван аллергической реакцией, то зачастую можно проследить сезонность аллергии: например, когда нос начинает чесаться в определенное время года, когда происходит цветение растений-аллергенов. Некоторые пациенты замечают, что «чесотка» начитается после посещения ими пыльных помещений, либо мест, где проживают животные и пр.
Зуд может сопровождаться рядом дополнительных симптомов:
- чихание – одиночное или приступообразное;
- слезотечение (временное, либо как следствие развивающегося конъюнктивита);
- слизистые выделения из носовой полости;
- отхождение корочек из носа;
- признаки простуды (повышение температуры, головная боль, кашель, насморк и пр.);
- ощущение жжения, болезненность слизистой;
- покраснение слизистой, либо кончиков и крыльев носа;
- высыпания на коже вокруг носа.
Определение симптомов, касающихся появления зуда, часто является первым шагом к постановке правильного диагноза. Именно поэтому врач должен уделять максимум внимания клинической картине, выслушивая жалобы пациента и сопоставляя их между собой.
- Если больной жалуется на чихание и зуд в носу, то первое, что следует заподозрить – это простуда. В момент, когда простуда только начинается, это могут быть единственные симптомы заболевания. Далее зуд переходит в насморк, также могут появиться и другие признаки воспаления носоглотки – боль в горле, кашель и пр. Если же намека на простуду нет, то чихание и зудящее ощущение в носу может быть связано с вдыханием пыли, резких ароматов, различных мелкодисперсных частиц. Необходимо опросить пациента о том, чем он занимался в момент появления неприятного ощущения, где находился.
- Иногда случается, что нос чешется не внутри, а снаружи. Например, иногда пациенты жалуются на зуд крыльев носа. Это может быть связано с обострением насморка или с воспалением крыльев носа. При воспалении заметно выражен не только зуд, но и шелушение или покраснение крыльев. Чаще всего такой симптом связан с регулярным натиранием и промоканием носа салфетками, а также при продолжительном нахождении на морозе, жаре, сильном ветре.
- Длительный насморк и зуд в носу могут говорить об аллергии или о хроническом насморке, в зависимости от того, какие ещё симптомы можно наблюдать у пациента. Так, при хроническом течении ринита наблюдается жжение в носовой полости, утолщение или истончение слизистой, появление корочек. Может возникать неприятный запах в носу. Со временем появляется сухость слизистых, утомляемость, ухудшение сна. По ночам возможен храп.
- На развитие аллергии указывает такое сочетание симптомов, как зуд в носу и глазах – в большинстве случаев это означает формирование аллергического ринита и конъюнктивита. При таком диагнозе пациент может отмечать покраснение глаз и (или) кожных покровов, появление слезотечения и прозрачных носовых выделений. В данной ситуации важно определить продукт или вещество, которое спровоцировало развитие аллергии, и устранить контакт с ним. Дальнейшее противоаллергическое лечение назначит доктор.
- Зуд вокруг носа может быть следствием инфекционного ринита – заболевания, которое вызывается действием различных патогенных микроорганизмов: вирусов (грипп, парагрипп, аденовирус, корь), микробов (стафилококковая, стрептококковая, гонококковая инфекция, коринебактерии). К тому же, ринит может быть и грибковым – обычно при микозах зудящее ощущение носит постоянный характер.
- Постоянный зуд в носу, непреходящая заложенность, состояние, когда обычные средства от насморка не помогают – в подавляющем большинстве случаев речь идет о микозе – грибковом поражении носовой полости. В запущенных ситуациях можно наблюдать появление корочек, язвочек на перегородке носа, а также покраснение слизистых. Диагноз устанавливается на основании обнаружения грибковой инфекции в носовых выделениях.
- Зуд под носом может быть спровоцирован психологическим фактором, а также появляться в результате эндокринных или системных изменений в организме. Зачастую такой признак возникает после сильных психоэмоциональных переживаний, при гормональных изменениях и нарушениях (например, при беременности), а также под воздействием сигаретного дыма, газообразных веществ, непривычной пищи (острой или экзотической) и пр.
- Сильный зуд в носу может сопровождать атрофическую или субатрофическую форму ринита. Такое заболевание вызвано сильным истончением (атрофией) слизистых тканей носовой полости. Сопутствующие симптомы такой патологии – сухость слизистых, нарушения обонятельной функции, реже – жжение и болезненное ощущение в носовой полости. Может возникать при недостатке влаги во вдыхаемом воздухе, либо при продолжительном использовании назальных сосудосуживающих препаратов.
- Зуд лица и носа – частый признак демодекоза. Это заболевание имеет достаточно широкое распространение, хотя некоторые пациенты и не догадываются о существовании у них такой проблемы. Демодекоз провоцируется специфическим паразитом – клещом Демодекс, обитающим в подкожном пространстве. Данная патология требует специального лечения у дерматолога.
Как убрать красноту с носа после прыща. Как убрать рубцы от прыщей на лице?
Стоит заметить, что пока не созданы методы, которые позволят полностью удалить деформации с кожи. Но существуют способы сделать их практически незаметными. Начинать бороться с несовершенствами кожи необходимо только после полного избавления от воспалительных процессов. Опытный врач подскажет вам, как на лице убрать рубцы от прыщей медикаментозным способом. Этот метод применяется для лечения несильных повреждений на коже.
Специалист может назначить пациенту специальные лекарственные препараты, которые помогут избавиться от рубцов на лице. В состав таких средств входят особые активные вещества. Такие лекарства помогают:
- Активизировать и стимулировать регенерационные процессы кожи;
- Смягчить ороговевшие клетки;
- Сделать рубцы и шрамы менее заметными.
Эти препараты помогают быстро избавиться от свежих последствий угревой сыпи. Однако такая методика оказывается совершенно бесполезной при шрамах, возраст которых от 2-х лет и больше. При таких длительных поражениях лекарственные средства могут назначаться только в комплексе с другими процедурами.
Косметологические методы
В зависимости от степени поражения кожи, врач назначает соответствующее лечение. Одним из самых популярных способов устранения рубцов считается применение косметологических методов. Такие процедуры помогают разглаживать и выравнивать кожу лица. Эти различные аппаратные и химические методы могут быть достаточно болезненными.
Для борьбы со шрамами от прыщей на лице применяют:
- Лазерную шлифовку. Процедура проводится под местным наркозом. Применяется для рубцов разной степени зрелости. Реабилитационный период может достигать 2-х недель.
- Срединный химический пилинг. Процедура выполняется с применением гликолевой, трихлоруксусной и салициловой кислот. Обычно проводится без наркоза, однако при нанесении средств человек ощущает сильное жжение.
- Микроперфорацию. Новейший косметологический метод помогает также избавиться от расширенных пор и пигментных пятен. После процедуры человеку будет необходима реабилитация. Она может продолжаться от 3 до 5 дней.
- Глубокий фенольный пилинг. Это самый сложный и агрессивный метод. Избавиться от рубцов и шрамов на коже можно всего за одну процедуру. Однако после пилинга срок реабилитации может достигать 14 дней. Эту процедуру назначают для удаления самых сложных и глубоких рубцов.
- Дермабразию. Это аппаратная косметологическая методика, в ходе которой специальные щеточки послойно срезают выступающие участки. При этом выравнивается поверхность кожи.
Покраснение и зуд у крыльев носа. Симптомы себореи В зависимости от локализации заболевания различают себорею кожи головы, волос, лица, туловища. Могут быть генерализованные формы. Также различают сухую и жирную себорею, обусловленную гипо- или гиперфункцией сальных желез соответственно.
Жирная себорея развивается чаще у детей после 14 лет и у взрослых. Ранним признаком себореи головы может быть появление. Постепенно появляются покраснение и шелушение. Пораженные участки кожи представляются влажными, сальными, лоснятся. Постепенно мелкие участки сливаются в более крупные, занимают большую площадь, могут распространяться на кожу лба. При прогрессировании болезни появляются серозно-гнойные корки, после снятия которых обнаруживается мокнущая поверхность. Волосы при себорее жирные, сальные, местами могут быть участки(облысения). Хлопья перхоти слипаются в более крупные, имеют желтоватый оттенок.Себорея на лице чаще бывает на крыльях носа, подбородке, носогубном треугольнике, в области лба, бровей. Характерны эритематозные высыпания кольцевидной формы. Участки пораженной кожи утолщаются, становятся грязно-серого цвета, с жирным блеском. Хорошо видно расширенные поры, которые со временем могут закупориваться сальными пробками с образованием комедонов (черные угри), в дальнейшем при прогрессировании болезни образуются сальные кисты (белые угри). Если заболевание локализуется в области бровей, могут быть гнойные(воспаление края век).Субъективно высыпания сопровождаются легким зудом. Заболевание имеет хроническое рецидивирующее течение.Болезнь может развиться на первых неделях жизни ребенка. Очаги высыпаний чаще локализуются в волосистой части головы, в области лба, за ушами, в складках кожи. Заболевание обычно начинается с кожи головы, но затем быстро распространяется на лицо и туловище. Видны участки гиперемии, прикрытые серовато-белыми чешуйками, «молочными» корочками.Проявлением себореи у детей является гнейс – высыпания на голове вокруг большого родничка, на лбу, в виде мокнущих жирных чешуек и корочек желто-серого цвета.У грудничков, в отличие от детей старшего возраста, высыпания обычно не вызывают зуда. Если присоединяется вторичная инфекция и течение болезни осложняется, тогда дети становятся беспокойными, плохо спят, постоянно плачут, отказываются от груди.У новорожденных выделяют особую форму себорейного дерматита – болезнь Лейнера – Муссу. Это тяжелое генерализованное заболевание. Высыпания обычно начинаются с ягодиц, складок кожи и быстро распространяются на все тело. Участки высыпаний красноватого цвета, местами сливаются в более крупные, покрыты крупными чешуйками, которые шелушатся. Отмечаются жидкий стул, срыгивание, заболевание сопровождается. Общее состояние ребенка тяжелое.Как убрать красноту с носа в домашних условиях. Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами .
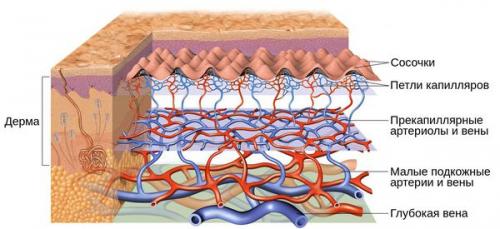
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота. Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
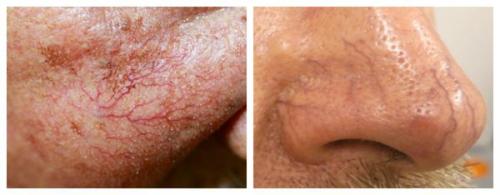
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Как. убрать покраснение на носу. Классификация розацеа
Несмотря на то, что розацеа – это хроническое заболевание с периодами обострений и ремиссий, выделяется пять стадий развития патологического процесса:
Преходящая эритема центральной части лица. Кратковременные эпизоды покраснения, возникающие внезапно и исчезающие без последствий.
Стойкая (фоновая) эритема и телеангиэктазия. Развиваются вследствие расширения сосудистой сетки после многочисленных случаев преходящей эритемы.
Папулёзная стадия. На коже начинают образовываться папулы.
Пустулёзная стадия (появляются пустулы).
Инфильтративно-продуктивная стадия. Появляются отеки и фиброзно-гипертрофические изменения в коже.
Выделяют четыре подтипа розацеа:
Эритематозно-телеангиэктатическая розацеа. Ее отличают наличие транзиторной эритемы, переходящей в стойкую, телеангиэктазий и отечности.
Папуло-пустулезная розацеа. Для нее характерно образование папул и пустул на коже.
Фиматозная розацеа отличается утолщением кожи, появлением характерной бугристой поверхности и появлением шишковидных разрастаний в области носа, на лбу, на подбородке, на ушной раковине, на веке.
Офтальморозацеа. Может возникнуть на любой стадии заболевания (возможно даже до появления кожных симптомов) и характеризуется различными патологиями глаз. Чаще это блефарит (воспаление век) или конъюнктивит (воспаление слизистой оболочки глаза). В ряде случаев присоединяется мейбомиит (воспаление мейбомиевых желез, расположенных по краям век) и рецидивирующий халязион. В сложных случаях развивается кератит, склерит и иридоциклит.
Атипичные формы розацеа
Гранулематозная (люпоидная). Для нее характерно появление плотных желтоватых папул (гранулём), которые после вскрытия могут оставлять на коже рубцы.
Конглобатная. Появляются крупные узлы с признаками распространения гнойного процесса и свищи.
Галогеновая. Развивается вследствие приёма препаратов йода и брома, симптомы схожи с конглобатной формой.
Стероидная. Возникает вследствие длительного приёма местных стероидных препаратов.
Грамнегативная. Может развиваться в результате некорректной антибактериальной терапии, отличается присоединением грамотрицательных микроорганизмов.
Фульминантная. Отличается внезапным и стремительным развитием симптомов, включающих отек, гиперемию, папуло-пустулёзные образования с гнойным отделяемым.
Покраснение под носом, как лечить. Определение болезни. Причины заболевания
Розацеа (розовые угри) — это хроническое кожное заболевание, сопровождающееся стойким расширением кожных капилляров, образованием папул и пустул (узелков и пузырьков), отёком и покраснением кожи.

Заболевание поражает в основном кожу лица, хотя также может затрагивать и область шеи, груди, верхней части спины и волосистой части головы. Зачастую оно возникает у светлокожих женщин европеоидной расы в 30-50 лет. Среди жителей Европы его распространённость колеблется от 1,5 % до 10 %.
Причины розацеа до конца не изучены. На сегодняшний день учёные считают, что в его развитии участвует одновременно множество факторов. Одни из них (внутренние или эндогенные факторы) создают благоприятную почву, но при этом не являются обязательным условием появления симптомов розацеа. Другие факторы (внешние или экзогенные) провоцируют возникновение тех или иных признаков болезни, если человек предрасположен к этому.
В общем развитию и прогрессированию розацеа способствуют следующие причины:
- генетический фактор — примерно 15-40 % пациентов с розацеа отмечают, что симптомы этого заболевания также возникали хотя бы у одного из родственников;
- исходное нарушение регуляции сосудистого тонуса — склонность к транзиторной гиперемии ("покраснению") лица и приступам мигрени ;
- нарушение лимфообращения, локальный лимфостаз (застой лимфы);
- гормональные изменения — период менструации, беременность, климакс и эндокринные заболевания могут не только стать причиной болезни, но и усугубить её;
- изменения в работе сальных желёз (себорея), активная жизнедеятельность микроскопических паразитических клещей-железниц (демодекс), которые обитают в коже человека;
- нарушения пищеварения, хеликобактерная инфекция , погрешности питания (избыточное употребление острой пищи и горячих напитков);
- отклонения в работе иммунной системы;
- повреждение кожи интенсивным ультрафиолетовым облучением — солнечные ожоги, злоупотребление солярием;
- стрессы и другие психоэмоциональные расстройства;
- вредные привычки — курение, злоупотребление алкоголем;
- профессиональные вредности — работа на открытом воздухе в сложных погодных условиях (мороз, жара, ветер) и при повышенной температуре, воздействие на кожу раздражающих химических реагентов и другие факторы;
- побочное действие некоторых лекарств (например, производных брома и йода), бесконтрольные попытки лечения заболевания гормональными препаратами местного действия;
- уходовая и декоративная косметика, в составе которой есть химические раздражители.
Раздражение под носом после насморка у ребенка. Как отличить аллергический насморк от простудного
Врач ставит диагноз на основе анамнеза, предъявляемых жалоб, результатов клинического анализа крови и осмотра слизистой (инструментальной или эндоскопической риноскопии). При аллергическом рините эпителий носовых ходов бледный, рыхлый, слизистая ротоглотки не воспаленная, в крови повышен уровень эозинофилов. Для подтверждения предположительной аллергии назначается иммуноферментный анализ крови на иммуноглобулины Е, а также скарификационные кожные аллергопробы.
Чтобы отличить аллергический насморк от простудного самостоятельно, проанализируйте симптомы:
- При аллергии ринорея и чихание резко усиливаются во время вдыхания воздуха, наполненного аллергенами. Они раздражают мерцательный эпителий слизистой носовых ходов. К примеру, поллиноз проявляется интенсивнее на улице в жаркую, сухую погоду. При вирусном рините внешние факторы не отражаются на количестве секрета из полости носа.
- Аллергический насморк развивается остро и не сопровождается гипертермией. Симптомы простуды нарастают постепенно, температура тела может достигать 38-39℃.
- Выделения из носовых ходов при простудном насморке изменяются по цвету и текстуре, при аллергическом — остаются водянистыми.
- Кожный зуд, слезотечение и покраснение глаз — характерные признаки аллергии, а при простуде они встречаются редко.
- Симптомы вирусной инфекции пропадают под действием противовирусных препаратов и витаминов. При аллергии такое лечение результатов не дает.
- Чувствительность к раздражителям притупляется после приема антигистаминов. На простудный насморк противоаллергические лекарства не действуют.