Гайморит код по мкб-10. Виды, формы, типы синусита
Гайморит код по мкб-10. Виды, формы, типы синусита
От того, в какой области носовых пазух локализуется очаг болезни, зависит ее разновидность. В классической медицине их насчитывают четыре:
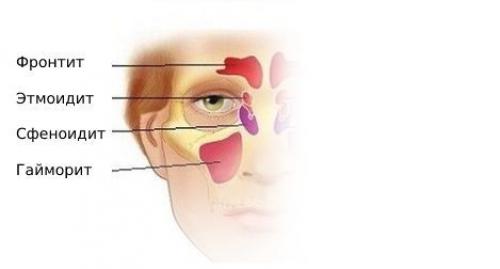
- фронтит (лобные пазухи);
- этмоидит (ячейки решетчатого лабиринта);
- сфеноидит (клиновидные пазухи);
- гайморит (гайморовы или верхнечелюстные пазухи).
Сфеноидит представляет собой воспаление носовых пазух клиновидной полости, а потому встречается реже всего. Его сопровождает головная боль в затылке, зрительные аномалии. Одна из причин развития сфеноидита – различные опухоли в пазухах и искривление носа. Поэтому лечат его преимущественно хирургическим путем.
Гайморит или верхнечелюстной синусит характеризуется воспалением гайморовых пазух. Он сопровождается головными болями в лобных долях, слизистыми выделениями из носа, повышенной температурой и отечностью. В отличие от сфеноидита, гайморит — самая распространенная разновидность синусита. Причиной гайморита может стать бактериальное или вирусное заражение, аллергические реакции и даже воспаление верхнего зубного ряда. В зависимости от локализации очагов болезни различают двусторонний, правосторонний и левосторонний верхнечелюстной синусит.
Этмоидит – это разновидность воспаления решетчатых полостей. Он часто наблюдается у пациентов школьного и дошкольного возраста, и становится причиной возникновения отечности глаз и конъюнктивита. Особенность этмоидита состоит в том, что он проявляется в комплексе с гайморитом и фронтитом. В связи с этим лечат его так же комплексно, совмещая медикаментозное лечение, физиотерапию и хирургические процедуры.
Фронтит представляет собой тяжелое воспаление лобных пазух. Он сопровождается явно выраженной симптоматикой, позволяющей быстро диагностировать заболевание: головными болями в лобных долях, увеличивающимися при надавливании. Вылечить фронтит сложно – необходимо комбинировать медикаментозную терапию, физиопроцедуры и пункции.
Формы синусита по МКБ 10 определены кодом J01 «Острый синусит» и J32 «Хронический синусит».
Острая форма характеризуется длительностью заболевания от одной до трех недель, ярким проявлением симптоматики, высокой температурой. Она возникает преимущественно из-за вирусных и простудных болезней, инфекций, других болезней, провоцирующих отек слизистой.
Хроническая форма отличается более длительным периодом протекания (до нескольких месяцев) и слабостью. Она возникает преимущественно из-за инфекционных заражений и нарушения схемы употребления антибиотиков.
Что касается типологии болезни, принято делить синусит на три типа:
- гнойный;
- отечно-катаральный;
- смешанный гнойно-слизистый.
Острый бактериальный синусит относится к гнойному типу. Он характеризуется повышенной температурой тела и наличием патогенов в пазухах. Несвоевременное лечение этого типа болезни приводит к воспалению костей, переходу в заболевания в хроническую форму, другим негативным последствиям.
Отечно-катаральный тип наблюдается на первых этапах хронических форм заболевания. Обычно он является последствием запущенных простуд и ОРВИ.
Начальную стадию развития синусита символизирует катаральный тип. Ему свойственно наличие слизистых выделений из носа и отека слизистых в пазухах. Этот этап хорошо поддается лечению, которое, как правило, не отличается большой продолжительностью. Полезно будет узнать, что основной причиной катарального синусита является недолеченный насморк .
Смешанный тип характеризуется гнойно-слизистыми выделениями и другой симптоматикой, свойственной всем видам заболевания.
Ринит мкб-10. Аллергический ринит
Аллергический ринит (МКБ-10:J30) – воспалительное заболевание, проявляющееся комплексом симптомов в виде насморка с заложенностью носа,чиханьем, зудом, ринореей, отеком слизистой оболочки носа.
Эпидемиология
Аллергический ринит — широко распространенное заболевание. Частота симптомов аллергического ринита в России составляет 18-38%. В США аллергическим ринитом страдают 20-40 млн. людей, распространенность заболевания среди детского населения достигает 40%. Чаще болеют мальчики. В возрастной группе до 5 лет распространенность аллергического ринита наиболее низкая, подъем заболеваемости отмечают в раннем школьном возрасте.
Профилактика
Первичную профилактику проводят в первую очередь у детей из группы риска (с отягощенной наследственностью по атопическим заболеваниям). Первичная профилактика включает в себя следующие мероприятия.
- Соблюдение беременной рациональной диеты. При наличии у нее аллергических реакций из диеты исключают высокоаллергенные продукты.
- Устранение профессиональных вредностей с 1-го месяца беременности.
- Прием ЛС только по строгим показаниям.
- Прекращение активного и пассивного курения как фактора, способствующего ранней сенсибилизации ребенка.
- Естественное вскармливание — важнейшее направление в профилактике реализации атопической предрасположенности, которое необходимо сохранить как минимум до 4-6-го месяца жизни. Целесообразно исключение из рациона ребенка цельного коровьего молока. Не рекомендуют введение прикорма до 4 месяцев.
- Элиминационные процедуры (см.ниже раздел «Лечение»).
Вторичная профилактика направлена на предотвращение манифестации аллергического ринита у сенсибилизированных детей и включает следующие мероприятия.
- Контроль за состоянием окружающей среды.
- Превентивная терапия антигистаминными препаратами.
- Аллергенспецифическая иммунотерапия.
- Профилактика респираторных инфекций как тригерров аллергии.
- Образовательные программы.
Основная цель третичной профилактики — предупреждение тяжелого течения аллергического ринита. Уменьшение частоты и продолжительности обострений достигается с помощью наиболее эффективных и безопасных ЛС, а также элиминацией аллергенов.
Скрининг. В рутинном порядке скрининг не проводят.
Классификация
Различают острый эпизодический, сезонный и персистирующий аллергический ринит.
- Эпизодический контакт с ингаляционными аллергенами (например, белком слюны кошки, белком мочи крыс, продуктами жизнедеятельности клещей домашней пыли) может провоцировать острые симптомы аллергии, которые расценивают как острый эпизодический аллергический ринит.
- Сезонный аллергический ринит: симптоматика возникает во время цветения растений (деревьев и трав), выделяющих причинные аллергены.
- При персистирующем аллергическом рините симптомы отмечают более чем 2 часа в день или не менее 9 месяцев в год. Персистирующий аллергический ринит обычно развивается при сенсибилизации к бытовым аллергенам (клещи домашней пыли, тараканы, перхоть животных).
Диагностика
Диагноз аллергического ринита устанавливают на основании данных анамнеза, характерных клинических симптомов и выявления аллергенспецифических антител класса IgE.
Анамнез и физикальное обследование. При сборе анамнеза необходимо уточнить наличие аллергических заболеваний у родственников, характер, частоту, продолжительность, тяжесть симптомов, наличие/отсутствие сезонности, ответ на терапию, наличие у пациента других аллергических заболеваний, провоцирующие факторы. Необходимо проведение риноскопии (осмотр носовых ходов, слизистой оболочки полости носа, секрета, носовых раковин и перегородки). У больных с аллергическим ринитом слизистая оболочка обычно бледная, цианотично-серая, отечная. Характер секрета слизистый и водянистый. При хроническом или тяжелом остром аллергическом рините обнаруживают поперечную складку на спинке носа, образующуюся у детей в результате «аллергического салюта» (потирание кончика носа). Хроническая назальная обструкция приводит к формированию характерного «аллергического лица» (темные круги под глазами, нарушение развития лицевого черепа, включающее неправильный прикус, дугообразное нёбо, уплощение моляров). Лабораторные и инструментальные исследования. Кожное тестирование и радиоаллергосорбентный тест применяют для дифференциальной диагностики
аллергического и неаллергического ринита; эти методы также позволяют определить наличие причинно-значимых аллергенов.
Пансинусит мкб. Классификация и стадии развития острого синусита
По форме:
1. Экссудативные (с образованием жидкости в пазухе):
- серозный — прозрачное отделяемое негнойного характера;
- катаральный — утолщение слизистой оболочки из-за отёка с минимальным отделяемым;
- гнойный.
2. Продуктивные (с утолщением слизистой оболочки):
- пристеночно-гиперпластический — утолщение слизистой оболочки из-за увеличения числа клеток эпителия или стромы;
- полипозные.
По причине:
- Травматические.
- Вирусные.
- Бактериальные.
- Грибковые — зачастую вызваны Aspergillus и Mucorale s, которые распространились в полость черепа. Для пациентов с ослабленным иммунитетом, например при ВИЧ-инфекции , характерно молниеносное течение, как правило, с летальным исходом.
- Одонтогенные — обычно односторонние верхнечелюстные синуситы, инфекция распространяется в области корней зубов и прилежащих тканей. К их развитию могут привести кариес , пульпит , периостит и остеомиелит.
- Аллергические.
- Смешанные.
- Септические и асептические.
По локализации:
- гайморит — воспаление слизистой оболочки верхнечелюстной пазухи;
- фронтит — воспаление слизистой оболочки лобной пазухи;
- этмоидит — воспаление слизистой оболочки ячеек решётчатого лабиринта;
- сфеноидит — воспаление слизистой оболочки клиновидной пазухи;
- полисинусит — одновременное поражение нескольких пазух;
- пансинусит — одновременное двустороннее поражение всех пазух носа;
- гемисинусит — поражение всех пазух носа с одной стороны.
У детей воспаление в пазухах носа зависит от формирования воздухоносной полости (пневматизации) и связано с возрастом. С рождения клинически значимыми являются воздухоносные полости решётчатого лабиринта и верхнечелюстной пазухи. Лобные и клиновидные пазухи достигают достаточного размера в среднем к 8-ми годам. Но эти возрастные периоды вариабельны.
По характеру течения:
- острый — болезнь длится не более четырёх недель, после выздоровления симптомы полностью исчезают;
- рецидивирующий острый — до четырёх эпизодов синусита в год, периоды между обострениями продолжаются не менее восьми недель.
По тяжести течения:
- лёгкая форма;
- среднетяжёлая;
- тяжёлая.